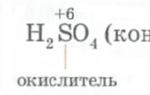Фолиевая кислота повышает давление. Фолиевая кислота и давление
Базальноклеточный рак (синонимы базалиома, базальноклеточная карцинома) - одна из самых распространенных опухолей в популяции человека на долю которой приходится до 75% немеланомных эпителиальных новообразований кожи. Согласно определению ВОЗ - это местно деструирующая опухоль из клеток базального слоя эпидермиса/волосяных фолликулов с медленным ростом и редким метастазированием (рис. ниже).
Наиболее частой локализацией являются открытые участки кожи, подвергающиеся непосредственно воздействию солнечного света. Базально клеточный рак кожи (БКРК) чаще развивается на коже лица (82–97% случаев) преимущественно в области носа и век, височных областей, щеках и лбу, носогубных складках, верхней губе. При этом, базалиома на лице часто развивается в виде множественных опухолей. Второй по частоте локализацией является кожа шеи, туловища, волосистой части головы и ушных раковин (в 7,2% случаев). Значительно реже базалиома развивается на коже спины и конечностей (в 3,7 % случаев).

Базально клеточный рак кожи (фото)
Эпидемиологические исследования свидетельствуют о неуклонном росте заболеваемости БКРК в мире в среднем на 3–10% в год. Код по мкб-10 - С44. Этот вид рака является болезнью преимущественного пожилого/старческого возраста, на долю которых приходится 72-78% случаев, реже встречается в относительно раннем возрасте. Среднестатистический возраст заболевших 64,4 года. Возникает чаще у мужчин, что обусловлено большим воздействием ультрафиолетовой радиации из-за специфики их профессиональной деятельности. Несмотря на медленный рост, редкие случаи метастазирования (0,051–0,15% случаев) и летальные исходы базально-клеточный рак кожи может вызывать выраженную и обширную локальную деструкцию мягких тканей, хрящей и костной ткани, вызывая обезображивание косметически значимых зон тела. Метастазирование происходит лимфогенным/гематогенным путем, чаще в легкие, печень, плевру, пищевод, селезенку, сердце, брюшину, почки, надпочечники, твердую мозговую оболочку.
Опухоль возникает преимущественно у тех лиц, кто часто/интенсивно подвергается воздействию солнечной радиации. При этом для развития опухоли более важным фактором является не интенсивность облучения, а хронический характер ультрафиолетового воздействия. Соответственно наиболее часто встречается базалиома кожи лица и особенно базалиома кожи носа.

Фото. Базалиома носа
Несмотря на высокую частоту развития базальноклеточной карциномы частота ее выявления остается чрезвычайно низкой, составляя лишь 6–8%, что существенно задерживает ее лечение.
Патогенез
Ведущее значение в патогенезе БКРК принадлежит так называемому сигнальному пути SHH (Hedgehog-сигнальному пути). Hedgehog-сигналинг осуществляет контроль за активностью генов, принимающих участие в морфогенезе и именно его повреждение, выявляется при БКРК. В Hedgehog комплекс (HSC) непосредственно входит трансмембранный белок Smo, транскрипционный фактор Ci и протеинкиназы .
Первостепенная роль отводится мутации в гене PTCH, располагающемуся в хромосоме 9q, которую и кодирует рецептор SHH. Определенную значимость имеют и специфические мутации, вызываемые УФО, в различных онкогенах опухоль-супрессорного гена р53, которые встречаются практически в 50% случаев. Другие мутации (локуса CDKN2A и генов (H-Ras, K-Ras и N-Ras) выявляются в значительно меньшем количестве спорадических случаев БКРК (рис. ниже).

При отсутствии лиганды (нейтральные ионы/молекулы) в эндосомах трансмембранный рецептор Path осуществляет блокировку трансмембранного белка SMO. В процессах частичного протеолиза и фосфорилирования транскрипционного фактора активно участвуют протеинкиназы с микротрубочками Hh-комплекса. Как следствие, происходит образование расщепленной формы фактора GliR, которая, проникая в ядро, блокирует транскрипцию генов-мишеней. В присутствии Hh-лиганда блокирующее действие Path-рецептора прекращается, SMO выходит из эндосом, что вызывает диссоциацию белкового Hh-комплекса, потерю его связи с микротрубочками и образование нерасщепленной (полной) формы транскрипционного фактора Gli-act, который проникает в ядро и активирует процесс транскрипции генов-мишеней. Механизм активации сигнального пути SHH приведен на рисунках а и б ниже.

Рисунок а

Рисунок б
В целом механизмы активации сигнального пути представлены на рисунке ниже, где А - мутационный механизм; B - аутокринный; С и D - паракринный механизм.

Классификация
В основу классификации положены различные признаки. По степени распространённости базиломы выделяют несколько стадий:
- начальная стадия (преинвазивная карцинома) - несмотря на наличие раковых клеток опухоль не сформировалась и определить ее чрезвычайно сложно;
- 1 стадия - диаметр опухоли достигает 2 см, новообразование ограничено дермой и на прилегающие ткани не переходит;
- 2 стадия - диаметр базалиомы достигает 5 см., прорастает всю толщину кожи, на подкожную клетчатку не распространяется;
- 3 стадия - диаметр превышает 5 см, поверхность изъязвляется, прорастает вглубь кожи, разрушая подкожную жировую клетчатку, сухожилия и мышцы;
- 4 стадия - опухоль в диаметре достигает 10 и более сантиметров, повреждает хрящи, кости и прилегающие органы.
В соответствии с морфологическими особенностями и внешним видом опухоли выделяют поверхностную, нодулярную (узелковую), узелково-язвенную, язвенную, склеродермоподобную, рубцово-атрофическую, бородавчатую, пигментную формы базалиомы и другие смешанные варианты.
В соответствии с Международной классификацией выделяют несколько типов роста базиломы: поверхностный, склеродермический и фиброзно-эпителиальный.
По клиническому проявлению выделяется начальная стадия, развернутая и терминальная. Как правило, базалиома начальной стадии выглядит в виде небольшого узелка диаметром до 2 см, при этом изъязвления отсутствуют. Фото базалиомы начальной стадии ниже.

Развернутая стадия - опухоль до 5 см с поражениями мягких тканей и первичными изъязвлениями (фото ниже).

Терминальная стадия - опухоль достигает 10 и более сантиметров, изъязвляется, прорастает в подлежащие ткани. Фото базалиомы кожи лица в терминальной стадии можно найти на специализированных форумах.
Причины
В основе развития базиломы кожи, как уже отмечалось лежат генетические нарушения. А к важнейшим этиологическим факторам развития БКРК относятся:
- Интенсивное хроническое ультрафиолетовое воздействие и особенно волнами коротковолнового спектра (290–320 нм). При этом латентный период между первичным повреждением кожи ультрафиолетовыми лучами и клинической манифестацией опухоли может варьировать в широких пределах, достигая 20–50 лет.
- Неблагоприятный семейный анамнез (наличие в роду наследственных синдромов, таких как синдром Базекса, Горлина-Гольтца, базальноклеточного невуса, Ромбо, 1 и 2 типы кожи) в рамках которых отмечается частое развитие базиломы.
- Приобретенный/врожденный , в том числе прием иммуносупрессантов, цитостатиков.
- Патологии со стороны кожи (длительно незаживающие язвы/раны, хронические дерматиты , рубцы от ожогов, воспалительные и дистрофические процессы, альбинизм, пигментная ксеродерма и др.).
- Воздействие токсических/канцерогенных веществ (мышьяк, углеводороды, сажа).
- Рентгеновское/радиоактивное и электромагнитное излучения.
- Возраст (после 60 лет) и пол (мужской).
Симптомы
Базилома характеризуется медленным ростом, развивается чаще всего на протяжении ряда месяцев и даже лет. Наиболее активный рост опухоли наблюдается по периферии очага с выраженными явлениями клеточного апоптоза. Поэтому при лечении базиломы важно четкое определение границ поражения и полноценное воздействие на зоны периферического роста.
Клиническая картина заболевания и биологическое поведение опухоли определяются ее морфогистологическим типом. Фото базалиомы кожи лица различной формы приведены ниже.
Поверхностная форма. Для нее характерно образование единичного розового пятна с приподнятыми краями и блестящей поверхностью, напоминающее очаги микоза, экземы, псориаза (рис. ниже).

К ее разновидностям относится пигментный БКРК, у которого цвет очага коричневый. Характерно доброкачественное течение. Пятно может длительно существовать без увеличения размера или с медленным и незначительным увеличением его площади. Частота этой формы около 10% от всех базалиом.
Нодулярная (крупно-узелковая) форма — наиболее часто встречаемая форма базалиомы. На ее долю приходится около 75% всех случаев. Представляет собой экзофитное округлое образование, медленно растущее, розового цвета. При язвенно-узловом варианте центральная часть узла зачастую изъязвляется и быстро покрывается корочкой. Реже изъязвление увеличивается в размерах и приобретает форму воронки с образованием по периферии плотного воспалительного инфильтрата шириной до 1 см. Язвенно-инфильтративный БКРК может разрушить ткани, особенно при его локализации около естественных отверстий (ушные раковины, нос, глаза). – прободающий БКРК (рис. ниже).

Часто узловые формы содержат , придающий образованию коричневую или черную окраску (пигментный БКРК). Наиболее частая локализация (более 90%) - кожа шеи и головы.
Склеродермоподобная (плоская) форма. Характеризуется бляшковидным образованием с валикообразными краями, телесного цвета и с перламутровым блеском. Склеродермоподобная напоминает рубец. На эту форму составляет около 6% от всех БКРК. В большинстве случаев случаев локализуются на коже шеи и головы (рис. ниже).

Для этой формы характерно агрессивное течение, быстрый инвазивный рост в нижележащие ткани (жировую клетчатку и мышцы). На поздних стадиях развития возможно изъязвление.
Язвенная форма. Язва распространяется не только по поверхности, но и активно разрушает все подлежащие ткани в том числе и кости, сопровождается сильным болевым синдромом. Язва может быть покрыта коркой и имеет гладкие, плотные, валикообразные края (фото ниже).

Инфильтративная форма (обусловлена чаще прогрессией плоского и нодулярного варианта БКРК- фото ниже).

Для нее характерен выраженный инфильтративный компонент, склонность к рецидивам и плохой прогноз.
Существует множество различных вариантов смешанных форм, когда по мере развития опухоли одна форма переходит в другую.
Анализы и диагностика
Диагностика базиломы базируется на обнаружении на коже характерных новообразований и проведении морфологической верификация процесса путем гистологического исследования биопсийного материала или цитологического исследования соскоба. Для исключения наличия метастазов в внутренних органах/лимфатических узлах при необходимости проводят дополнительные исследования – УЗИ, рентгенографию, компьютерную томографию.
Лечение базалиомы кожи
Лечение базалиомы кожи лица предусматривает полное удаление опухоли с минимизацией косметического дефекта и максимального сохранения функций. Способы лечения зависит преимущественно от потенциального риска развития рецидива той или иной формы опухоли, который зависит в свою очередь от агрессивности клинического течения и гистологических признаков. Не менее важным фактором выбора метода является локализация опухоли, поскольку сохранение функции и минимизация косметического дефекта для операции являются первостепенными, особенно при ее расположении на открытых местах кожи, таких как лицо.
Медикаментозное лечение может применятся при формах БКРК с низким риском рецидива. Несмотря на невысокую эффективность преимуществами местного медикаментозного лечения являются сохранение окружающих тканей и косметический эффект, возможность лечения в домашних условиях. Для этого местно используют 5% крем Имиквимод , Курадерм , Ингентол мебулат , 5-фторурацил (5-ФУ), Фторафуровую и Проспидиновую мазь , которые тонким слоем наносят на сутки на пораженный участок кожи с захватом 5-7 мм клинически неизмененной кожи под окклюзионную повязку на протяжении 2-3 недель.
Системная лекарственная терапия проводится при метастатическом варианте базиломы или при неоперабельном местно-распространенном варианте опухоли. Иногда ее назначают перед хирургическим иссечением опухоли, системной химиотерапией , проведением криодеструкции . С этой целью назначается препарат ингибитор Hedgehog-сигналинга Висмодеглиб, который обладает избирательным механизмом действия и низкой токсичностью. К препаратам с аналогичным действием относится и Сонидегиб .
Лечение базально-клеточного рака включает и проведение иммунотерапии, которое заключается в системном/местном применение иммуномодулирующих препаратов, в частности, рекомбинантных интерферонов - (свечи), альфа-2b-реаферономи, Интроном . Реаферон и Интроном использовали для обкалывания опухоли по 2-3 курса. Препараты достаточно эффективны, поскольку отмечаются выраженные уменьшения размеров опухолей, а часть из них разрешались рубцовой атрофией.
Базалиома - народные средства лечения
Существуют различные народные способы лечения базалиомы (сок чистотела, отвар корня лопуха, листья подорожника, продукты пчеловодства и др.), однако практически все народные средства не имеют какой-либо доказательной базы и использовать их в качестве основного метода лечения не рекомендуется.
Основными методами лечения базиломы являются:
- хирургическое лечение;
- (используется при начальных стадиях заболевания, канцероцидная доза не менее 70 гр.);
- электрокоагуляция ;
- фотодинамическая терапия (разрушение опухоли происходит посредством реализации фотодинамической реакции);
- криодеструкция (удаление опухоли с помощью жидкого азота).
Доктора
Лекарства
- Препараты для местной терапии: Имиквимод , Курадерм , Ингентол мебулат , 5-фторурацил (5-ФУ), Фторафуровая мазь , Проспидиновая мазь .
- Препараты для системной терапии: Висмодеглиб , Сонидегиб .
- Иммуномодулирующие препараты: (свечи), Реаферон .
Процедуры и операции
Хирургическое иссечение проводится под местной анестезией и включает эллиптическое хирургическое удаление базалиомы с отступом от ее края 4 мм. Проводится в тех случаях, когда приоритетом не является сохранение ткани (на закрытых поверхностях тела). Эффективность для опухолей величиной менее 2 см составляет 90-95%. Ниже показаны фото: базалиома кожи носа - до и после лечения и базалиома кожи лица (до и после лечения).
Диета
Специальной диеты при базиломе кожи нет.
Профилактика
В основе профилактики снижения риска развития базиломы лежит защита особенно в детском и подростковом возрасте от УФО и других неблагоприятных факторов воздействия, включающая:
- Избегание прямого длительного воздействие солнца и солнечных ожогов, частого использования солярия, ношение защитной одежды и очков, использование солнцезащитного крема.
- Своевременное лечение длительно незаживающих свищей/язв.
- Защита грубых рубцов на коже от механических травм.
- Соблюдение личной гигиены и использование индивидуальных защитных средств при работе с веществами, содержащими канцерогены, химические реагенты и источниками излучения.
Последствия и осложнения
Для базальноклеточного рака характерно относительно доброкачественное течение. Основными осложнениями является ее способность распространяться на прилегающие ткани, вызывая их разрушение и формирование косметического дефекта на коже.
Прогноз
В целом, при своевременном адекватном лечении базально-клеточного рака и отсутствии метастазирования, прогноз заболевания благоприятный и в 95-98% отмечается стойкое излечение. В запущенных случаях могут иметь место выраженное разрушение нижележащих тканей, включая мышцы, хрящи и кости. При распространении опухоли на подлежащие ткани - высокий риск значительного косметического дефекта. В случаях метастазирования опухоли, особенно в жизненоважные органы, прогноз для жизни неблагоприятный с общей 5-летней выживаемостью около 10-15%.
Список источников
- Савоськина В.А. Базальноклеточный рак: эпидемиология, патогенез, клиника, диагностика, современные методы лечения // Клиническая иммунология, аллергология инфектология., 2016., с. 15-22.
- Хлебникова А.Н. Клинико-морфологические и иммуногистохимические особенности различных форм базальноклеточного рака кожи и комплексный метод его лечения. Автореф. дис. ... д-ра мед. наук. М.: 2007.
- Василевская Е.А., Варданян К.Л., Дзыбова Э.М. Современные методы лечения базальноклеточного рака кожи // Клиническая дерматология и венерология 3, 2015 с. 4-11.
- Гамаюнов С.В., Шумская С.В. Базальноклеточный рак кожи – обзор современного состояния проблемы. // Практическая онкология. 2012;13(2):92-106.
- Новиков А.Г. Клинико-морфологическая характеристика, диагностика и лечение базальноклеточного рака кожи. Клиническая дерматология и венерология. 2012; 3:106-108.
Базальноклеточная карцинома – это местное злокачественное новообразование, состоящее из клеток веретенообразной, округлой или овальной формы, с узким ободком из базофильной цитоплазмы, которое формируется из клеток базального слоя эпидермиса или волосяных фолликулов.
Базалиому многие онкологи рассматривают не как доброкачественную или злокачественную опухоль, а как особую разновидность опухоли, распространяющуюся местно и обладающую деструктивными свойствами.
Это новообразование растет медленно, в 80% случаев локализуется на открытых участках тела (лице или шее) и часто рецидивирует даже после правильного лечения. При отсутствии своевременной и адекватной терапии базалиома трансформируется в базальноклеточную карциному, распространяется из глубины кожи на ее поверхностные слои и может вызывать разрушение окружающих тканей: хрящей носа, костей черепа.
В некоторых случаях опухоль может вызвать тромбоз сосудов головного мозга, и такое осложнение приводит к смерти больного.
Базально-клеточный рак (син.: базалиома, карциноид кожи, базально-клеточная эпителиома) — это разновидность рака кожи, который чаще всего встречается на лице или шее, нередко на веках или носу.
Причины
До сих пор не найден ведущий этиологический фактор, способствующий развитию этого онкообразования, однако, было обнаружено несколько состояний, вызывающих формирование базалиомы:
- Отягощенный наследственный анамнез.
- Наличие кожных рубцов, сформировавшихся на фоне механической травмы либо вследствие ожогов.
- Регулярное травмирование.
- Иммунодепрессия как следствие длительной соматической патологии.
- Были зафиксированы случаи, когда регулярные лучевые нагрузки вызывали опухоль.
Как и в случае любых других раковых заболеваний, причиной базальноклеточного рака является негативное влияние окружающей среды и внутренние патологические изменения в организме. К основным факторам, которые могут спровоцировать развитие базального рака кожи, относят:
- длительное воздействие ультрафиолетового облучения;
- воздействие ионизирующего излучения;
- продолжительный прием некоторых групп лекарств;
- профессиональная деятельность, предполагающая взаимодействие с канцерогенными или радиоактивными веществами;
- вредные привычки, в частности курение и алкогольная зависимость;
- ожоги.
Базальноклеточный рак может образоваться как последствие после некоторых заболеваний кожного покрова, например, псориаза или хронического дерматита.
Прямой причиной развития базальноклеточного рака кожи является мутация и перерождение клеток базального слоя кожи. Эти процессы вызывают изменения в наследственном материале (ДНК) и происходят из-за воздействия различных факторов внешней среды или внутренних патологических процессов, происходящих в организме.
Рост патологических клеток может провоцироваться такими факторами:
- частое и длительное воздействие ультрафиолетовых лучей ;
- ионизирующее излучение;
- воздействие канцерогенных веществ: углеводород, смолы, мышьяк, деготь;
- термические и химические ожоги;
- частое посещение солярия;
- курение;
- генетическая предрасположенность;
- иммуносупрессивная терапия после трансплантации органов.
В более редких случаях причиной появления базальноклеточной карциномы становятся:
- хронические и длительно не заживающие раны или послеожоговые рубцы, которые подвержены механической нагрузке;
- невус себацеус, который часто появляется еще в детском возрасте и имеет повышенную склонность к трансформации в базальноклеточную карциному.
Основным провоцирующим фактором развития данной формы рака кожи ученые считают процессы клеточной мутации и атипичное перерождение базальных слоев тканей поверхности кожных покровов.
Это приводит к изменениям в генной решетке ДНК на фоне негативного воздействия внешних факторов природного характера, внутренних аномальных процессов, происходящих в организме.
Базальноклеточный рак кожи провоцируют экзо- и эндогенные неблагоприятные факторы различной этиологии и патогенеза. Опухолевое заболевание, получившее свое название из-за сходства клеток патологического новообразования с клеточными структурами базального слоя дермы, часто диагностируют у людей, предпочитающих длительное время проводить на пляжах под палящими лучами солнца, на горных курортах, в соляриях.
Как правило, дерматологическое заболевание в большинстве случаев провоцирует УФ-излучение.
К основным факторам риска можно отнести:
- избыточную инсоляцию;
- светлый, чрезмерно чувствительный цвет эпидермиса;
- возрастные изменения в структурах дермы, нарушения трофики тканей;
- аутоиммунные заболевания;
- генетическую предрасположенность к онкозаболеваниям;
- гормональный дисбаланс;
- длительно незаживающие трофические язвы, рубцовые повреждения дермы;
- ожоговые поражения дермы;
- резкое ослабление иммунитета.
Важно! В группу риска попадают пациенты, у которых отмечают пигментную ксеродерму, болезнь Боуэна, Педжета, актинический кератоз, «кожный рог», кератоакантому.
Прием некоторых лекарственных препаратов, иммунодепрессантов, гормонов также может стать причиной развития базалиомы.
Ультрафиолетовое (УФ) излучение - это основная причина появления, ввиду чего базально-клеточный рак (базалиома) развивается у наиболее чувствительных к солнечному свету (точнее, к его повреждающему воздействию) людей со светлой кожей и рыжими или светлыми волосами.
Таким образом люди с фототипами кожи I, II и альбиносы очень восприимчивы к развитию базалиомы при длительном воздействии солнца. Периодическое сильное воздействие УФ в течение первых двух десятилетий жизни может сказаться на предрасположенности к базалиоме кожи гораздо хуже, чем воздействие средней силы в течение всей жизни.
Наиболее опасны лучи УФ-спектра с длиной волны 290-320 нм, они вызывают мутации в генах супрессорах (подавляющих генах) опухолевого роста. Склонность к множественным базалиомам может быть унаследована.
Базалиома кожи связана с мутациями в PTCH генов во многих случаях (врожденными или приобретенными).
Классификация
Выделяют несколько типов базалиомы в зависимости от гистологических особенностей.
- Поверхностная форма. Для неё характерен поверхностный рост с образованием округлой бляшки, имеющей красный оттенок. Как правило, в размере такая бляшка вырастает до 1 см и более. Поверхность и окрас её – неоднороден, а по периферии формируется так называемое жемчужное ограждение. Анализируя статистические данные по этому заболеванию, можно сделать вывод, что его исход преимущественно благоприятный.
- Узелковая форма. Визуально этот тип базалиомы представляет собой узелок, не превышающий 5 мм в диаметре. В большинстве случае узелки появляются в области лица (губы, веки, крылья носа). Узелок имеют прозрачную поверхность, через которую удаётся рассмотреть мелкие кровеносные сосуды. Данный тип базалиомы имеет склонность к прорастанию в соседние ткани и по своей структуре напоминает хрящевую ткань. Прогноз для узелкового типа базалиомы разнится в зависимости от своевременности проведенных лечебных мероприятий. Достаточно часто наблюдается присоединение вторичной инфекции, осложняющей течение основной патологии.
- Рубцовая форма. В отличие от предыдущих типов базалиомы патологические образования при рубцовой форме не поднимаются над уровнем кожи. Имеет высокую плотность и серо-розовый цвет. Существует тенденция к формированию перламутровых краев, перерождающихся в эрозии.
Основываясь на локализации и гистологическом строении опухоли, новообразования базального рака кожи принято разделять на такие виды:
- узелково-язвенные опухоли;
- склеродермиформные;
- прободающие;
- пигментные;
- педжетоидные;
- бородавчатые;
- нодулярные;
- рубцово-атрофические.
Исходя из формы базальноклеточной карциномы, симптоматические проявления и характер развития могут отличаться.
Узелково-язвенные
Образование маленького размера, развивающееся на верхних слоях дермы как светло-розовый или красный узелок, имеющий плотную консистенцию. Размеры такой опухоли до 5 мм, при этом можно наблюдать истончение кожи в пораженной области с характерным сальным блеском.
По мере развития опухоль становится больше с образованием изъязвлений неправильной формы. Такие язвы могут кровоточить, а на дне появляется сальный налет.
Прободающие опухоли
В зависимости от проявляющейся симптоматики, степени агрессивности, места локализации, а так же структурного содержания, данный тип рака принято классифицировать следующим образом:
- солидный – представляет собой узелковое формирование светлого или красноватого цвета с большим количеством кровеносных сосудов и блестящей, «полированной» поверхностью. Имеет размытые границы и опоясывающие патологию, множественные полукруглые узелковые проявления, похожие на жемчужины;
- пигментированный – данный тип карциномы склонен к отложениям меланина по всему периметру опухоли. Наличие пигментирующего компонента окрашивает образование в темный оттенок;
- склеродермоподобный – сначала на поверхности появляется светлый маленький узелок плотной структуры, затем он постепенно растет, и становится похож на плоскую бляшку, сквозь которую можно отчетливо разглядеть кровеносные сосуды, которые под новообразованием несколько увеличены.
По мере прогрессирования бляшка склонна к изъявлениям и появлению кистозных формирований;
- фиброэпителиальный – диагностируется крайне редко. Основное место ее локализации – поясничная зона. В чистом виде почти не встречается. Как правило, сочетается с другими формами карцином. Имеет папилломную структуру и характеризуется множественными образованиями.
По гистологии
По гистологическому состоянию тканей злокачественные новообразования делятся на два вида:
- недифференцированные – включают в себя базалиому солидную, поверхностную, пигментированную и морфеаподобную;
- дифференцированные – это кистозная базалиома, аденоидная и кератотическая карцинома.
По типу проявлений
Рамками международной классификации онкологических заболеваний предусмотрена единая система разделения рака кажи по следующим проявляющим типам:
- рубцово-атрофический – данный тип базалиомы проявляет себя несколько специфично – в центральной части опухоли язва склонна к рубцеванию, тогда как ее края продолжают активно расти;
- прободающий – в данном случае причиной появления патологии является механическая травма. Заболевание имеет узелковую форму и выглядит как небольшие язвочки. Характеризуется стремительным ростом и множественным проявлением;
- бородавчатый – встречается в чистом виде нечасто, по внешним признакам легко отличим от иных форм, поскольку внешне напоминает кочан цветной капусты;
- нодулярный – формируется только единично. Хорошо выступает над поверхностью эпителиального слоя, растет вверх и похож на бородавку.
узелково-язвенный – стадия формирования патологии характеризуется образованием узлового соединения в области век или уголках рта. Поверхность опухоли при этом красноватая или нежно розовая, блестящая, либо, напротив, матовая.
По мере перехода в более сложную стадию узелок трансформируется в сальную язву. Затем покрывается мелкой сосудистой сеткой и начинает кровоточить. Аномалия прорастает в глубинные слои кожи, однако выброса метастаз не происходит;
В зависимости от локализации, гистологии при базалиоме новообразования классифицируют на:
- узелково-язвенные;
- склеродермиформные;
- прободающие;
- пигментные;
- педжетоидные (поверхностные);
- бородавчатые;
- нодулярные;
- рубцово-атрофические.
Узелково-язвенные образования
На поверхности дермы образуется небольшой узелок красного или светло-розового цвета, имеющий плотную консистенцию. Его размер - 0,4-0,5 см.
Кожа в зоне поражения истончена, имеет характерный сальный блеск. По мере прогрессирования патологии узелок увеличивается в размерах, начинает изъязвляться, приобретает неправильную форму.
Сверху изъязвления хорошо заметна тонкая корка, вокруг образования формируется плотный валик с краями перламутрово-розового оттенка. Дно язвочки, которая может кровоточить, покрыто сальным налетом.
Важно. Опухоль постепенно разрушает окружающие ткани, но не дает метастазов.
Прободающая форма
При этой форме патологии новообразования локализуются на тех участках кожи, которые больше всего подвержены механическому воздействию.
На заметку. По клиническим проявлениям прободающая базалиома имеет сходство с узелково-язвенной. При этом патологические образования характеризуются более быстрым деструктирующим ростом.
Склеродермиформная базалиома
В начале развития патологии на коже образуется небольшой по размеру узелок плотной консистенции и правильной формы, который постепенно увеличивается в диаметре, превращаясь в твердую бляшку. Через нее хорошо заметна сосудистая сеточка.
Злокачественные кожные новообразования не меланомного типа – самые распространенные патологии эпителия, статистика заболеваемости которыми ежегодно увеличивается в среднем на 6%.
Более чем в 80% выявленных диагнозов рака кожи – аномалия протекает в одной из сложнейших с точки зрения этиологии форм – базалиоме, специфике и особенностям протекания которой будет посвящена данная статья.
Базальноклеточный рак кожи – это неагрессивное онкологическое заболевание, формирующееся из фрагментов клеточного эпидермиса. Большинство специалистов не склонно считать эту форму патологии злокачественной, так как для базалиомы не характерно стремительное прогрессирование и активный выброс метастаз.
В то же время недуг часто рецидивирует и на определенной стадии течения болезни может нести его «владельцу» смертельную опасность.
Чаще всего поражает людей со светлым, славянским типом кожи.
Причины
Основным провоцирующим фактором развития данной формы рака кожи ученые считают процессы клеточной мутации и атипичное перерождение базальных слоев тканей поверхности кожных покровов.

Это приводит к изменениям в генной решетке ДНК на фоне негативного воздействия внешних факторов природного характера, внутренних аномальных процессов, происходящих в организме.
Кроме того, стать причиной базальноклеточного новообразования могут:
- ультрафиолетовое излучение – причем речь идет в равной степени, как о природных солнечных ожогах, так и о аномально высокой концентрации лучевых потоков в процессе посещения солярия, либо при лечении первичного рака методом лучевой терапии;
- термические ожоги и воздействие химикатов – попадая на кожу, компоненты этих веществ разрушают структурное строение тканей и взывают атипичное деление клеток, с течением времени трансформирующихся в опухоль;
- генетический фактор – человек автоматически попадает в группу риска, если у его близких по крови родственников имелся в прошлом подобный диагноз. Ген заболевания способен передаваться по наследованию в процессе внутриутробного формирования плода и сохраняться в организме человека довольно долгое время, при этом никак себя не проявляя;
- вследствие хирургической трансплантации – при плохой приживаемости тканей пересаженного органа в месте соединения «родных» и «чужих» фрагментов клеток из-за несовместимости их структурного содержания могут начаться процессы озлокачествлевания;
- плохо зарубцевавшиеся раны, послеоперационные рубцы – в силу анатомических особенностей строения тканей внешних покровов при постоянной механической нагрузке на поврежденный участок он может стать местом формирования злокачественной базальной опухоли;
- невус себацеус – образовавшись у человека еще на этапе младенчества, аномалия часто трансформируется в рак в силу своих природных особенностей строения.
Виды
В зависимости от проявляющейся симптоматики, степени агрессивности, места локализации, а так же структурного содержания, данный тип рака принято классифицировать следующим образом:
- солидный – представляет собой узелковое формирование светлого или красноватого цвета с большим количеством кровеносных сосудов и блестящей, «полированной» поверхностью. Имеет размытые границы и опоясывающие патологию, множественные полукруглые узелковые проявления, похожие на жемчужины;
- пигментированный – данный тип карциномы склонен к отложениям меланина по всему периметру опухоли. Наличие пигментирующего компонента окрашивает образование в темный оттенок;
- склеродермоподобный
– сначала на поверхности появляется светлый маленький узелок плотной структуры, затем он постепенно растет, и становится похож на плоскую бляшку, сквозь которую можно отчетливо разглядеть кровеносные сосуды, которые под новообразованием несколько увеличены.
По мере прогрессирования бляшка склонна к изъявлениям и появлению кистозных формирований;
- фиброэпителиальный – диагностируется крайне редко. Основное место ее локализации – поясничная зона. В чистом виде почти не встречается. Как правило, сочетается с другими формами карцином. Имеет папилломную структуру и характеризуется множественными образованиями.

По гистологии
По гистологическому состоянию тканей злокачественные новообразования делятся на два вида:
- недифференцированные – включают в себя базалиому солидную, поверхностную, пигментированную и морфеаподобную;
- дифференцированные – это кистозная базалиома, аденоидная и кератотическая карцинома.
По типу проявлений
Рамками международной классификации онкологических заболеваний предусмотрена единая система разделения рака кажи по следующим проявляющим типам:
- рубцово-атрофический – данный тип базалиомы проявляет себя несколько специфично – в центральной части опухоли язва склонна к рубцеванию, тогда как ее края продолжают активно расти;
- прободающий – в данном случае причиной появления патологии является механическая травма. Заболевание имеет узелковую форму и выглядит как небольшие язвочки. Характеризуется стремительным ростом и множественным проявлением;
- бородавчатый – встречается в чистом виде нечасто, по внешним признакам легко отличим от иных форм, поскольку внешне напоминает кочан цветной капусты;
- нодулярный – формируется только единично. Хорошо выступает над поверхностью эпителиального слоя, растет вверх и похож на бородавку.
узелково-язвенный – стадия формирования патологии характеризуется образованием узлового соединения в области век или уголках рта. Поверхность опухоли при этом красноватая или нежно розовая, блестящая, либо, напротив, матовая.
По мере перехода в более сложную стадию узелок трансформируется в сальную язву. Затем покрывается мелкой сосудистой сеткой и начинает кровоточить. Аномалия прорастает в глубинные слои кожи, однако выброса метастаз не происходит;
Стадии
В зависимости от степени прогрессирования, величины аномалии, и ее поражающего действия, а так же внешней симптоматики, выделяют следующие стадии заболевания:
- нулевая – стадия инкубации. Новообразования как такового еще не наблюдается, однако патологические процессы в тканях уже происходят и первые раковые клетки сформированы;
- 1 – поверхностная. Патология не превышает 2 см, практически неподвижна, имеет ограничение к росту дермой и не проникает в глубинные слои;
- 2 – плоская. Язвенное уплотнение активно растет, его размеры достигают 4 – 5 см, начинается незначительное проникновение раковых клеток в глубинные мягкие ткани, однако целостность подкожно – жировой клетчатки полностью сохранена;
- 3 – стадия глубоких структурных изменений. Опухоль, имея довольно внушительную величину, без труда диагностируется при визуальном осмотре. Патология быстро прорастает в глубину;
- 4 – папиллярная. Опухоль более 5 см в диаметре, поражает близлежащие твердые костные ткани, хрящи и постепенно приводит к их разрушению. Терапия на данном этапе практически неэффективна.
Симптомы
Симптоматика базальноклеточных злокачественных новообразований крайне размытая и до определенного этапа довольно скудная.

Чаще всего основным признаком является само присутствие опухоли. При этом пациенты могут жаловаться на:
- незначительное жжение или зуд – данное явление наблюдается на стадии активного клеточного деления атипичных фрагментов и как следствие, роста новообразования;
- неоднородность цвета – более темный к центральной части, и напротив, светлый окрас аномалии к ее границам. Очень часто язвенное дно по мере роста немного приподнимется, его поверхность покрывается коркой. Именно те симптомы классифицируют как основные признаки, сигнализирующие о наличии онкологии данного типа;
- болевой синдром – степень его интенсивности различна и усиливается по мере прорастания раковых клеток в соседние ткани и органы. Проявляется на запущенных стадиях прогрессирования заболевания.
Диагностика
К основным способам диагностики, позволяющим дифференцировать патологию и отделить ее от других диагнозов, имеющих сходные симптоматические проявления, являются:
- осмотр – врач-онколог осмотрит уплотнение, прощупает его структуру, зафиксирует оттенок, отметит наличие узловых соединений, пропальпирует соседние лимфатические узлы на предмет их увеличения;
- мазок-скарификат – назначается, если базалиома представляет собой язвенное формирование. На исследование берется фрагмент изъявления и в гистологической лаборатории определяют степень злокачественности аномалии.
Лечение
Принцип лечения патологии, так или иначе, направлен на ее ампутацию. При этом удаление опухоли не всегда несет хирургическую подоплеку – ее локализация позволяет делать это консервативно. И все – же основные способы устранения аномалии, это:
- Метод Моса – уплотнение иссекается путем интераоперационной микроскопии с предварительной заморозкой горизонтальных срезов. Это позволяет определить площадь пораженной поверхности;
- электрокоагуляция – атипичные ткани разрушают электродами с высоким напряжением. В процессе манипуляции возможен забор фрагмента на биопсию. Имеет ряд противопоказаний, связанных с местом локализации аномалии;
- кюретаж – так как образование по консистенции мягкое, его можно ампутировать с применением специального приспособления – кюретки. Инструмент, схожий с ложкой, имеет острый край, им и вырезают уплотнение. Затем ранку прижигают;
- удаление – чаще всего проводится с использованием лазера. Процедура безболезненна, риск рецидива практически нулевой. Не оставляет рубца, быстро заживает;
- криодеструкция – суть технологии состоит в воздействии на образование жидким азотом. Низкие температуры пагубно влияют на раковые фрагменты. Оправдана при небольших по величине опухолях. Делается под местным наркозом, склонна к рецидивированию.

Видео о новых возможностях в терапии заболевания:
Профилактика
Людям, состоящим в группе риска по факторам, рассмотренным в разделе «причины», а так же тем, чья кожа более восприимчива к воздействию ультрафиолета, не рекомендуется длительное нахождение под прямыми солнечными лучами.
Чтобы защитить наиболее уязвимые участки лица, следует пользоваться солнцезащитными очками – они уберегут веки, а остальные зоны лица спасет от облучения головной убор с широкими полями.
При малейшем видоизменении невусов и родинок следует немедленно обращаться в клинику.
Прогноз
В целом, прогноз при диагностике базальноклеточного рака кожи весьма оптимистичен, при этом, как и все онкологические патологии, напрямую определяется стадией прогрессирования заболевания и выглядит следующим образом:
- 0 и 1 стадии – более 98%;
- 2 – более 90%;
- 3 – порядка 60%;
- 4 стадия без метастазирования – не менее 40% преодолевают пятилетний порог выживаемости, при активизации метастаз – не более 5% проживают этот рубеж.
Риск развития рецидива зависит от величины патологии – при слишком больших размерах опухоли он увеличивается в 3 раза. Не последнюю роль играет квалификация доктора, проводившего удаление, а так же, выбранный способ. Выше всего риск при кюретаже и лазерном удалении – около 30%.
Подробнее о прогнозировании характера течения заболевания:
Витамин В1 играет центральную роль в расщеплении углеводов. Потребность в витамине В1 возрастает в пожилом возрасте, при беременности, кормлении грудью, физических упражнениях, при повышенной функции щитовидной железы, если в рационе много сахара, хлеба, макарон и других переработанных углеводных продуктов, а также при злоупотреблении алкоголем.
При сердечно-сосудистых заболеваниях, скорее всего, существуют повышенные потребности в этом клеточном энергетике.
Витамин В1 присутствует в семенах подсолнечника, семенах кунжута, сое, горохе, арахисе, минтае, свинине, орехах кешью, фасоли, хлопьях Геркулес, гречке, печени говяжьей, кете, яичном желтке, хлебе зерновом, наваге.
В нашей стране наиболее распространённой формой витамина В1является тиамин Гидрохлорид.
Большие дозы витамина В1 следует уравновешивать приёмом всего комплекса витаминов группы В, иначе может возникнуть физиологический дисбаланс в слаженной работе В-витаминов.
С витамином В1 следует с осторожностью обращаться при химиотерапии онкологических заболеваний.
Витамин В3 (ниацин или никотиновая кислота).
Ниацин участвует в большинстве реакций, связанных с расщеплением углеводов, жиров и белков и извлечением из них энергии.
Для пациентов с сердечно-сосудистыми заболеваниями Витамин В3 в форме никотиновой кислоты обладает способностью в больших дозировках (2-6 грамм) воздействовать на липидные показатели крови.
Это одно из немногих средств, которое способно одновременно:
- Снижать уровень плохого холестерина ЛНП на 10-26 %.
- Повышать уровень хорошего холестерина ЛВП до 33 %.
- Уменьшать уровень триглицеридов на 20-50 %.
- Снижать уровень липопротеина до 35 %.
- Рекомендуемая суточная норма в витамине В3 для взрослых составляет 20 мг.
- Витамин В3 есть в составе арахиса, жареной печени, пшеничных отрубей, тунца натурального и консервах тунца, скумбрии в масле, курице, говядине, индейке, ставриде, гречке, хлебе пшеничном цельнозерновом.
Витамин В3, в норме присутствующий в организме и не являющийся лекарством, в больших граммовых дозировках (2-6 г) относится к фармпрепаратам. Дополнительный приём никотиновой кислоты связан с серьёзными побочными эффектами и должен осуществляться только под строгим врачебным контролем.
Витамин В6 (пиридоксин).
Витамин В6 при сердечно-сосудистых заболеваниях принимает участие в снижении уровня в крови гомоцистеина – мощного фактора повреждения сосудов и развития атеросклероза. Витамин В6 контролирует работу 2 реакций на пути превращения гомоцистеина в цистеин.. По своей универсальности витамин В6 можно сравнить только с витамином С.
Исследования с участием 20 человек показали, что приём витамина В6 в течение 4 недель в дозировке 5 мг на кг веса приводит к снижению систолического АД со 167 до 153 мм рт. ст. и диастолического АД с 108 до 98 мм рт. ст. Практикующим врачам хорошо известен факт благотворного влияния витамина В6 в условиях гипертонии при дозировках почти в 10 раз меньших. Благотворные эффекты витамина В6 при гипертонии обусловлены успокоением симпатической нервной системы, а также выводом из организма излишней жидкости.
Витамин В6 содержится во многих продуктах питания: фасоли, куриной печени, сое, грецких орехах, скумбрии жирной атлантической, тунце, фундуке, печени говяжьей и свиной, курах 1 категории, мышечной ткани свинины и говядины, цельнозерновом пшеничном хлебе.
Дополнительный приём витамина В6 можно получить из поливитаминно-минеральных препаратов, комплексов витаминов группы В и в виде отдельного витамина.
В аптеках витамин В6 доступен в форме пиридоксин гидрохлорида и пиридоксальфосфата.
Витамин В6 в одиночку не способен нормализовать уровень гомоцистеина, для этого он должен действовать вместе с фолиевой кислотой или с витамином В12.
Фолиевая кислота.
Фолиевая кислота относится к семейству фолатов, которые в метаболически активной форме присутствуют в растениях и в организме животных. Но в отличие от термически неустойчивых фолатов фолиевая кислота синтезирована специально для витаминных добавок.
В последние годы фолиевая кислота получила известность в связи с проблемой гомоцистеина. Активная форма фолата контролирует ключевую реакцию на пути превращения гомоцистеина в метионин. А снижение гомоцистеина в крови приводит к уменьшению риска сердечно-сосудистых заболеваний. Фолиевая кислота хорошо представлена в продуктах питания, она содержится: в печени кур, говядины и свинины, сое, грибах белых, зелени петрушки, печени трески, фасоли, шпинате, грецких орехах, фундуке, миндале, салате, черемше, нежирном твороге, ржаном хлебе, пшеничном, цельнозерновом хлебе
Синтетическая фолиевая кислота по своей биологической активности в 2 раза превосходит натуральный фолат. Фолиевая кислота доступна в витаминно-минеральных препаратах, комплексах витаминов группы В и в виде отдельного витамина, продаваемого в аптеках. В целях профилактики сердечно-сосудистых заболеваний и снижения гомоцистеина в большинстве случаев достаточно 400 мкг фолиевой кислоты.
Существуют расчёты, что ежедневный приём фолиевой кислоты может предупредить 16 % инфарктов и 24 % инсультов. В регулярном приёме фолиевой кислоты особенно нуждаются лица старше 55 лет, с сердечно-сосудистыми заболеваниями и диабетом.
Витамины группы В в природных продуктах чаще всего встречаются вместе. Лучшим их совместном источником являются пивные дрожжи. Но при гипертонии не обойтись без их дополнительного приёма. Это может быть или хороший поливитаминно-минеральный комплекс с повышенным содержанием витаминов В, либо специальный комплекс витаминов группы В. Хорошо, если содержание основных витаминов, участвующих в биоэнергетике и многих других обменных процессах в клетке: В1, В2, В6 – составляло бы величину 10-50 мг, В3 – 30 – 50 мг, фолиевой кислоты – не менее 400 мкг и витамина В 12 – 25 мкг.
Комплекс витаминов группы В, в отличие от обычных витаминно-минеральных комплексов, принимается месячными курсами на фоне обострения гипертонической болезни, при психоэмоциональных стрессах и других ситуациях, требующих повышенного образования энергии. По мере необходимости курс В-витаминотерапии можно повторить.
Источник материалов книга С.Алёшина «Гипертония Ответный удар»