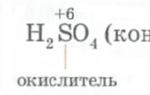Норма скрининга в 12 недель. Анализ крови на скрининг как и когда сдавать
Первый триместр подходит к концу, когда срок достигает 12 недель беременности. В это время большинство будущих мамочек избавляются от токсикоза. Каждую последующую неделю женщина будет набирать около 500 г в весе. К 12 неделе общая прибавка составляет 1,8-3,6 кг. При нормальном течении беременности эти показатели сохраняются. Но известны случаи, когда токсикоз не дает возможности организму восполнить требуемые «запасы». Не стоит отчаиваться или радоваться. Когда токсикоз перестанет мучить молодую маму, организм возьмет свое.
К этому сроку женщина знает, что готовится стать мамой. Но иногда в силу разных обстоятельств первые симптомы женщина начинает ощущать в начале второго триместра. Чтобы проверить схожесть симптомов на подлинность следует узнать, что происходит на 12 неделе беременности.
Как уже говорилось, будущая мама избавляется от токсикоза. Это происходит при классическом течении беременности. Если вы ожидаете двойное прибавление, то придется еще немного потерпеть.
Внутренние органы все так же работают в усиленном режиме. Сердце бьется чаще, матка продолжает увеличиваться. Живот мамы пока еще не особо округлен. Заметной беременность может стать у женщин с особым анатомическим строением тела или при первой беременности. Но это не мешает ощущать женщине внутренние физические изменения.
Ощущения в груди и ее увеличение
Грудь продолжает наливаться и готовиться к вскармливанию малыша. Иногда появляется зуд. Ореолы сосков постепенно принимают темный окрас. Это пигментные изменения, которые исчезнут после родов.
Иногда появляются темные пятна на лице и других участках кожи, вертикальная полоса на животе. Они также исчезнут после родов .
Состояние кожи и внутренних органов
В отдельных случаях зуд не ограничивается локализацией на груди. Он может беспокоить в области живота, рук или бедер. Это сигнал об образовании стрий. Многие называют их растяжками. Если описанные симптомы присутствуют, следует сейчас же заняться поддержкой нормального состояния кожи.
Замедление с лечением способствует разрастанию стрий.

Матка поднимается выше и перестает давить на мочевой пузырь. Частые позывы прекращаются. Но могут появиться другие неприятные ощущения на 12 неделе беременности. В измененном расположении матка оказывает давление на кишечник. Возникает повышенное газообразование и запоры.
Нередко начало второго триместра сопровождается появлением изжоги. Это происходит из-за ослабления перегородки между пищеводом и желудком. Способствует такому проявлению прогестерон, влияющий на перемещение желудочного сока по пищеводу.
Гардероб будущей мамы
Двенадцатая неделя беременности - серьезный повод изменить гардероб. Пришло время обратить внимание на одежду для беременных. Выбирайте удобную обувь без каблука. Просторную одежду, которая не будет сковывать вас в движениях.
Следите за настроением и за тем, что создает благоприятные эмоции. С приближением второго триместра женщина должна все чаще слушать приятную музыку, окружать себя гармонией и больше думать о счастливой семейной жизни с приятным пополнением.
Чего следует остерегаться на 12 неделе
В животе время от времени появляются тянущие боли. Специалисты успокаивают женщин тем, что болит или тянет живот оправданно. Это обуславливается воздействием прогестерона. Но 12 акушерская неделя беременности опасна появлением нехарактерных болей. Отнеситесь с осторожностью к дискомфорту внизу живота. Особенно если появляются схваткообразные или ноющие боли.
Сопровождение вышеописанных симптомов коричневатыми или кровянистыми выделениями требуют безотлагательного обращения к врачу. Бездействие приведет к самопроизвольному аборту. Спасти ребенка может только врач.
Выделения на 12 неделе
Выделения из матки по-прежнему считаются нормой. Они могут быть густыми, однородными, светлыми с кисловатым запахом. Всяческие изменения выделений могут свидетельствовать о появлении инфекции. Если вы чувствуете характерный запах, видите гнойные выделения с желтым или зелено-серым оттенком, немедленно обратитесь к специалисту.
С чем придется столкнуться
Иммунитет будущей мамочки ослаблен. Данная категория женщин подвержена генитальным инфекциям. Распространенной проблемой нередко становится молочница. Половые инфекции сопровождаются зудом и жжением, усиливающимися после мочеиспускания.
Беременность 12 недель допускает половой акт . При этом женщина не чувствует дискомфорта. Если появляется болезненные ощущения или жжение, возможно возникновение эрозии шейки матки.
Какие виды обследований проводятся на 12 неделе беременности
В преддверии второго триместра будущая мама направляется на всевозможные диагностические обследования.УЗИ на 12 неделе беременности проводится планово. С помощью исследования определяют размер плода и определяют дату родов. Следует помнить, что УЗИ свойственно ошибаться на 1 неделю, поэтому дату родов рассматривают как приблизительную. Мама впервые увидит плод крошечным человечком.
В ходе обследования определяют тонус матки, расположение плаценты, количество плодов.
Данные УЗИ понадобятся в будущем для сравнения с последующими результатами. Это поможет отследить протекание беременности и предупредить отклонения. Иногда раннее исследование дает плохие результаты. Врачи-узисты определяют отклонения и дефекты будущего малыша. Возможно, перед кем-то станет тяжелый выбор - оставить ребенка или прервать беременность.
Что такое скрининг и его норма
Скрининг-УЗИ на двенадцатой неделе беременности позволяет качественнее оценить развитие плода. В процедуру входит биохимический анализ крови. Исследование проводится комплексно. В организме будущей мамочки измеряют два маркера - свободного b-ХГЧ (свободная бета-субъединица хорионического гонадотропина) и РАРР-А (белок А плазмы ассоциированной с беременностью).
На предстоящем УЗИ исследуют воротниковую зону плода. Это помогает исключить тяжелые пороки, а также аномалии, несовместимые с жизнью.
Нормы плода меняются очень быстро, поэтому обследование нужно проводить вовремя.
Хотите кое-что интересное?
Поинтересуйтесь компетентностью специалиста, который будет проводить обследование. Во многих случаях будущие родители получают неприятные известия из-за неточной расшифровки УЗИ на 12 неделе беременности.
Во время исследования изучаются следующие критерии:
- копчико-теменной размер (КТР). Норма 43-84 мм;
- бипариетальный размер головки (БПР). Норма 21 мм;
- длина бедра плода. Норма 7-10 мм;
- толщина воротникового пространства (ТВП). Норма до 2,7 мм;
- рост и масса плода;
- частота сердечных сокращений. Норма около 160 ударов в минуту.
Пол ребенка на 12 неделе беременности определить возможно. В большинстве случаев результат достоверный. Если в ходе обследований выявили отклонения в развитии плода, специалист отправит беременную женщину к генетику.

Скрининг считается достоверным обследованием. Но этим все не ограничивается. Обязательно прохождение плановых обследований. Сюда относятся исследования на сифилис, СПИД, гепатит В. Также определяют резус-фактор и группу крови, уровень сахара в крови. В отдельных случаях мамочку направляют на исследование гормонального фона, урогенитальных инфекций.
Каким должен быть плод
К концу первого триместра малыш заметно подрастает. Он практически сформирован. Плод весит 14 г, его длина достигает от 6 до 9 см. С этого момента врачей будет интересовать интенсивность роста плода.
Развитие плода на двенадцатой неделе беременности характеризуется образованием ноготков, формированием уникального отпечатка на подушечках пальцев, обновлением верхнего слоя кожи, появлением пушка в области ресничек и бровей.
Малыш же открывает и закрывает ротик, кладет в него пальчик и даже кривляется. Карапуз уже машет ножками и ручками, свободно кувыркается и перемещается в мамином животе. Внутренние органы функционируют и развиваются дальше. Печень вырабатывает желчь, кишечник занимает свое место в детском организме. А щитовидная железа и гипофиз начинают вырабатывать йод и гормоны.
Продолжает свое созревание костная ткань, укрепляются мышцы. Нервная система и почки работают полноценно, а сердечко начинает биться быстрее. В крови образовываются эритроциты и лейкоциты, совершенствуется иммунная система.
При традиционном течении беременности женщина уже осознает себя будущей мамой и усердно перестраивает свой образ жизни. Мы подобрали несколько советов, которые помогут благополучно выносить ребенка:
- Плод на 12 неделе беременности нуждается в фолиевой кислоте и витамине Е. Принимайте витамины по назначению врача. Употребляйте в пищу свежие овощи и фрукты;
- Приобретите бюстгальтер для беременных. Он поможет правильно поддержать грудь, не сдавливая ее;
- Не ограничивайте себя в жидкости. Конец первого триместра — не повод мучиться от жажды. Хочется пить - пейте. Отказывать себе придется немного позже;
- Меньше химии! Начните ухаживать за волосами с помощью народных масок, отваров, шампуней. Воздержитесь от химического воздействия на волосы. Ненужные вещества нанесут вред здоровью ребенка;
- Откажитесь от табачных изделий и алкоголя. Сведите к минимуму прием кофе. Все это негативно отразится на здоровье будущего малыша;
- Придерживайтесь легкой диеты. Отдавайте предпочтение здоровой пище. Следите за состоянием и качеством продуктов.
Благополучный исход беременности зависит от эмоционального состояния женщины.
Сходите на выставку картин. Если позволяет погода, отправляйтесь в парк и слушайте пение птиц, наблюдайте за шаловливыми белками, неустанными муравьями, жучками, паучками и бабочками. Ловите каждый радостный момент в этой жизни. В той, где зарождается новая жизнь!
Данный материал носит исключительно ознакомительный характер, перед использованием изложенной информации необходимо обязательно проконсультироваться со специалистом .
После окончания процедуры врач вам даст свое заключение, в котором вы сможете увидеть следующие сокращения:
- Копчико-теменный размер – КТР;
- Бипариентальный размер (между височными косточками) – БПР или БРГП;
- Лобно-затылочный размер – ЛЗР;
- Диаметр плодного яйца – ДПР.
Расшифровка УЗИ 2 триместра на 20-24 неделе беременности
Второй скрининг УЗИ беременная должна пройти на сроке 20-24 недели. Этот период выбран не случайно — ведь ваш малыш уже подрос, и все его жизненно важные системы сформировались. Основная цель этой диагностики – выявить, есть ли у плода пороки развития органов и систем, хромосомные патологии. Если будут выявлены несовместимые с жизнью отклонения в развитии, то врач может порекомендовать сделать аборт, если сроки еще позволяют.
Во время второго УЗИ врач изучает следующие показатели:
- Анатомию всех внутренних органов малыша: сердце, головной мозг, легкие, почки, желудок;
- Частота сердцебиения;
- Вес плода, рассчитывается по специальной формуле и сравнивается с первым скринингом;
- Состояние околоплодных вод;
- Пол ребенка;
- Одноплодная или многоплодная беременность.
В конце процедуры врач выдаст вам свое заключение о состоянии плода, наличии или отсутствии у него пороков развития.
Там вы можете увидеть следующие сокращения:
- Окружность живота – ОЖ;
Скрининг первого триместра: результаты, расчет риска | Мой ГинекологSearch this site
Скрининг первого триместра: результаты, расчет риска
Скрининговые обследования помогают выявить риск хромосомных заболеваний у ребенка еще до его рождения. В первом триместре беременности проводят УЗИ и биохимический анализ крови на ХГЧ и РАРР-А. Изменения этих показателей могут указывать на повышенный риск синдрома Дауна у будущего ребенка. Посмотрим, что означают результаты этих анализов.
На каком сроке?
Скрининг 1 триместра делают на сроке от 11 недель до 13 недель и 6 дней (срок рассчитывают от первого дня последней менструации).
Признаки синдрома Дауна на УЗИ
Если у ребенка есть синдром Дауна, то уже на сроке 11-13 недель УЗИст может обнаружить признаки этого заболевания. Есть несколько признаков, которые указывают на повышенный риск синдрома Дауна у ребенка, но наиболее важным является показатель, который называется Толщина Воротникового Пространства (ТВП).
Толщина воротникового пространства (ТВП) имеет синонимы: толщина шейной складки, шейная складка, воротниковое пространство, шейная прозрачность и др. Но все эти термины обозначают одно и то же. Замечено, что если шейная складка плода толще 3 мм, то риск синдрома Дауна у него повышен.
Для того чтобы данные УЗИ были действительно правильными, нужно соблюдать несколько условий:
УЗИ первого триместра производится не раньше 11 недели беременности (от первого дня последней менструации) и не позднее 13 недель и 6 дней.
Копчико-теменной размер (КТР) должен быть не менее 45 мм.
Если положение ребенка в матке не позволяет адекватно оценить ТВП, то врач попросит вас подвигаться, покашлять, либо легонько постучать по животу – для того, чтобы ребенок изменил положение. Либо врач может посоветовать прийти на УЗИ чуть позже.
Измерение ТВП может проводиться с помощью УЗИ через кожу живота, либо через влагалище (это зависит от положения ребенка).
Хоть толщина воротникового пространства является наиболее важным параметром в оценке риска синдрома Дауна, врач также учитывает другие возможные признаки отклонений у плода:
Носовая косточка в норме определяется у здорового плода уже после 11 недели, однако отсутствует примерно в 60-70% случаев, если у ребенка есть синдром Дауна. Тем не менее, у 2% здоровых детей носовая кость может не определяться на УЗИ.
Кровоток в венозном (аранциевом) протоке должен иметь определенный вид, считающийся нормой. У 80% детей с синдромом Дауна нарушен кровоток в аранциевом протоке. Тем не менее, у 5% здоровых детей также могут обнаружиться такие отклонения.
Уменьшение размеров верхнечелюстной кости может указывать на повышенный риск синдрома Дауна.
Увеличение размеров мочевого пузыря встречается у детей с синдромом Дауна. Если мочевой пузырь не виден на УЗИ в 11 недель, то это не страшно (такое бывает у 20% беременных на этом сроке). Но если мочевой пузырь не заметен, то врач может посоветовать вам прийти на повторное УЗИ через неделю. На сроке 12 недель у всех здоровых плодов мочевой пузырь становится заметен.
Частое сердцебиение (тахикардия) у плода также может говорить о повышенном риске синдрома Дауна.
Наличие только одной пупочной артерии (вместо двух в норме) повышает риск не только синдрома Дауна, но и других хромосомных заболеваний (синдром Эдвардса и др.)
Норма ХГЧ и свободной?-субъединицы ХГЧ (?-ХГЧ)
ХГЧ и свободная? (бета)-субъединица ХГЧ – это два разных показателя, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Измерение уровня свободной?-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для ХГЧ в зависимости от срока беременности в неделях можно посмотреть.
Нормы для свободной?- субъединицы ХГЧ в первом триместре:
9 недель: 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ
10 недель: 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ
11 недель: 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ
12 недель: 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ
13 недель: 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если ХГЧ не в норме?
Если свободная?-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.
Если свободная?-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
8-9 недель: 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ
9-10 недель: 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ
10-11 недель: 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ
11-12 недель: 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ
12-13 недель: 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ
13-14 недель: 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ
Внимание! Нормы в мЕД/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если РАРР-А не в норме?
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства. Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что такое риск и как он рассчитывается?
Как вы уже могли заметить, каждый из показателей биохимического скрининга (ХГЧ и РАРР-А) может измеряться в МоМ. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
Но все же, на ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так:
Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
Тест положительный – высокий риск синдрома Дауна у ребенка. Значит, вам необходимо более тщательное обследование для уточнения диагноза. Вам может быть рекомендована биопсия ворсин хориона или амниоцентез.
Тест отрицательный – низкий риск синдрома Дауна у ребенка. Вам понадобится пройти скрининг второго триместра, но дополнительные обследования не нужны.
Что делать, если у меня высокий риск?
Если в результате скрининга у вас был обнаружен высокий риск рождения ребенка с синдромом Дауна, то это еще не повод впадать в панику, и уж тем более, прерывать беременность. Вас направят на консультацию к врачу генетику, который еще раз посмотрит результаты всех обследований и при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез.
Как подтвердить или опровергнуть результаты скрининга?
Если вы считаете, что скрининг вам был проведен неверно, то вы можете повторить обследование в другой клинике, но для этого нужно будет повторно сдать все анализы и пройти УЗИ. Это будет возможно, только если срок беременности на этот момент не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
- 8 Идем дальше
Для чего это нужно?
Нет ничего печальнее, чем слишком больной ребенок. Исследование плода в период 1 триместра дает достаточно ясную картину о том, как развивается малыш. Несмотря на разговоры о Божественном происхождении человека, люди не остаются в стороне от естественного отбора. Не все в жизни зависит от желания родителей иметь здорового ребенка. Огромное количество генетических болезней, плохая окружающая среда и некачественное питание, — все это напрямую может повлиять на процесс органогенеза.
Существуют патологии, при которых плод обречен на гибель или на жизнь, в которой не будет радости движения или даже мысли. Узнать о таких проблемах на ранних этапах беременности дает родителям возможность выбора: стать родителями особенного ребенка и испытывать чувство радости от осознания своего отцовства и материнства, или прервать беременность. Сделать такой выбор можно только после того, как будет пройдено первое скрининговое исследование со всеми УЗИ, анализами и заключениями врачей. Прерывать беременность без рекомендации консилиума в конце 1 триместра – уголовное преступление.
Осмотр плода на предмет патологии в период 1 триместра – практически немыслимо без ультразвуковой диагностики. В 12 недель – это единственный способ детального осмотра всех органов и систем ребеночка. Это единственный метод заглянуть и увидеть происходящие в матке без вреда для здоровья мамочки и младенца. Более того, период 12-14 недель так же, считаются несколько рискованным периодом во внутриутробном развитии. Поэтому способ ультразвуковой диагностики – самый безопасный с любой стороны.
Однако доктора не считают УЗИ единственным способом в диагностических целях. Они считают его вспомогательным. Проводя первый тщательный осмотр женщины в момент скрининга, они анализируют многие данные по лабораторным анализам, клинической картине течения беременности и наследственных факторов.
Данные скрининга, при сомнительном или неблагоприятном прогнозе, отдают на рассмотрение врачебного консилиума, который имеет право давать рекомендации по отношению дальнейшего ведения беременности.
Пренатальный скрининг
Ценность этой процедуры – скрининга, в его важности и актуальность. Проведенный в период 12-14 недель, он дает высокоточные данные по наличию у плода таких хромосомных отклонений, как синдром Дауна, Эдварса, ДНТ (дефект нервной трубки) . На самом деле, очень значимых отклонений, которые можно распознать, проходя скрининговое исследование, достаточно много. Не все из них могут быть очень опасны для жизни и здоровья малыша, но и тех, которые делают прогноз на жизнь и здоровье сомнительными – достаточно.
Скрининг, проведенный в момент 1 триместра, как бы подводит черту под первой третью внутриутробного развития.
Что входит в пренатальный скрининг
Прежде всего, это УЗИ плода и органов малого таза матери и клинические исследования крови матери.
Биохимические показатели таких величин, как ХГЧ (бета-ХГЧ) очень важны не только для первого скрининга. Если этот показатель будет в пределах нормы, а УЗИ давать несколько сомнительные результаты, то это будет говорить о том, что развитие малыша проходит более-менее нормально, не смотря на некоторые сомнительные результаты.
ХГЧ – это гормон, который вырабатывается с первого момента наступления беременности и продолжает продуцироваться во весь ее период. Его незначительное отклонение от нормы может говорить о некоторых хромосомных аномалиях.
РАРР-А (белок А) – это белок, который вырабатывает плацента. Содержание этого белка в крови увеличивается со сроком, и его максимальное содержание наблюдается перед самими родами.
Если уровень белка А не соответствует параметрам нормы на определенный период, то это также, показатель наличия хромосомных аномалий.
АПФ, или специфический (фетальный) а-глабулин – белок, вырабатываемый самим плодом, то есть его печенью (на ранних сроках – желточным мешочком). Отклонения от нормы свидетельствуют о вероятности дефектов нервной трубки. Очень важный показатель. При таких дефектах прогноз для здоровья ребенка крайне неблагоприятный. Сделанные анализы в первый этап исследований 1 триместра, позволит родителям принять свое решение на основании заключения консилиума.
Свободный эстриол, или ЕЗ – стероидный гормон, который вырабатывают и плод, и плацента. Колебания его уровня говорят о функции фетоплацентарной системы.
Ингибин А – это гормон, который вырабатывается в начале желтым телом, а после самим плодом.
УЗИ на скрининге. Не опасно ли?
Ультразвуковое исследование на скрининг диагностике беременности – абсолютно безопасно. Несмотря на разговоры о чудовищности воздействия ультразвука (приводят пример микроволновых печей) на плод, это самый безопасный способ визуального анализа развития малыша.
Подкрепляют такие бестолковые суждения слухи, что в некоторых странах вообще не делают скрининга беременным женщинам то, что практически у всех врачей, которые делают УЗИ, происходит поражение руки, в которой они держат датчик.
Эти разговоры не имеют под собой серьезных оснований. Вибрацию, идущую из датчика, гасит перчатка на руке доктора, а плод не чувствует и малейшей части того, что испытывает пища в микроволновке. Тут и принципы воздействия самого звука разительно отличаются от тех, что вырабатывает бытовой прибор.
Когда делают скрининг и УЗИ, не происходит воздействия ультразвуком на одну точку. Более того, звук рассеивается во все плоскости, что позволяет видеть многомерное изображение. В акушерском УЗИ существуют еще более безопасные методы настройки аппарата, которые и позволяют проводить ее многократно, по показаниям.
Норма и отклонения
Скрининг – это процесс сбора всех данных о состоянии матери и ребеночка. Понятие нормы в скрининг исследованиях не очень жестко регламентировано. При небольших отклонениях в некоторых показателях возможно и нет повода для тревоги. То, что приемлемо к одному плоду в 12 недель, к другому может и не быть применено. Особенно, это касаемо роста и веса.
Однако есть показатели, которые должны насторожить при своих отклонениях в 1 триместре беременности.
Что должно настораживать
Прежде всего, это складка на воротничковой зоне. В 12 недель это уже может говорить о синдроме Дауна у плода. Любые изменения в строение сердца и в крупных сосудах могут свидетельствовать о наличии порока сердца. Повышенная гиперэхогенность мозгового слоя почки могут говорить о кистозной дисплазии или о поликистозе почек…
На самом деле всех отклонений, требующих внимания узких специалистов, не перечислить. Скрининг позволяет определить вид порока и сориентироваться в выборе стратегии дальнейшего ведения беременности и родоразрешения.
Однако хочется еще раз заострить внимание будущих мамочек, что все исследования скрининга – это субъективные данные. Только консилиум врачей может давать советы. Родители же имеют право на свое мнение. Если рекомендовано прерывание беременности, а родители не хотят, то врачи должны помочь мамочке доносить младенца и родоразрешить ее в специальном роддоме, где смогут оказать первую помощь малышу.
Более того, не все отклонения считаются опасными для жизни и здоровья будущего ребенка. Сейчас очень многие врожденные пороки развития с успехом корректируются, и малыш может расти и развиваться ни чем, не отличаясь от своих сверстников.
Скрининг – дело добровольное
Процедура скрининг исследования – это обязательное обследование женщин, вынашивающих младенцев. В 12 недель его должны пройти все женщины, стоящие на учете у акушера-гинеколога. Но, насильно при резком нежелании матери проходить эти исследования, никто заставлять мамочку сделать это не будет.
То же самое касается и УЗИ: если женщина отказывается его проходить, то это ее решение и ее право, потому, что:
за отказ нет никакого наказания, предусмотренного законам;
каждый человек имеет право на выбор, свое мнение;
отказ может быть причиной каких-либо обстоятельств (религиозные убеждения, страх, неприемлемость прерывания при любых обстоятельствах)
Идем дальше
1-12 недель – это только 1 период во внутриутробном развитии будущего младенца. Уже никогда в своей жизни человек не будет так стремительно расти, никогда больше не ощутит на себе все «прелести» эволюции (от оплодотворения яйцеклетки и до «полноценного» человеческого организма, эмбрион проходит все этапы эволюции: от простейшего многоклеточного организма и до «детеныша» венца природы – человека).
Дальше идет второй триместр, в конце которого, также проводят скрининг. Но, в отличие от периода в 1-12 недель, когда есть много тревог и сомнений, скрининг второго триместра уже окончательно расставит все точки.
В заключение хочется сказать будущим мамочкам: наслаждайтесь своей беременностью несмотря ни на что и прислушивайтесь к рекомендациям врачей. Тогда шансы произвести на свет здорового ребеночка возрастают в разы!
Похожие публикации
- . Этим словом называется забор крови из вены.
Учитывая двухэтапность исследования, подготовка к первому исследованию включает в себя:
- наполнение мочевого пузыря – перед 1 УЗИ-скринингом
- голодание минимум за 4 часа до забора крови из вены.
Кроме этого, нужна диета перед диагностикой 1 триместра для того, чтобы анализ крови выдал точный результат. Она заключается в исключении приема шоколада, морепродуктов, мясных и жирных продуктов за день до того, как вы планируете посетить http://uzilab.ru/prenatalnaya-diagnostika/skriningovoe-uzi-pri-beremennosti.html при беременности.
Если вы планируете (а это – оптимальный вариант проведения перинатальной диагностики 1 триместра) пройти и ультразвуковую диагностику, и сдать кровь из вены в один день, вам нужно:
- весь предыдущий день отказывать себе в аллергенных продуктах: цитрусовых, шоколаде, морепродуктах
- исключить полностью жирную и жареную пищу (за 1-3 дня до исследования)
- перед исследованием (обычно кровь на скрининг 12 недель сдают до 11:00) с утра сходить в туалет, затем – или не мочиться 2-3 часа, или за час до процедуры выпить пол-литра воды без газа. Это необходимо, если исследование будет выполняться через живот
- если УЗИ-диагностика делается вагинальным датчиком, то подготовка к скринингу 1 триместра не будет включать наполнение мочевого пузыря.
Как проводится исследование
Как делают в 1 триместре исследование на пороки развития?
Оно, как и обследование 12 недель, состоит из двух этапов:
- УЗИ-скрининг при беременности. Он может выполняться как вагинальным способом, так и через живот. По ощущениям он не отличается от УЗИ в 12 недель. Отличие в том, что выполняют его сонологи, специализирующиеся конкретно на пренатальной диагностике, на аппаратуре высокого класса.
- Забор крови из вены в количестве 10 мл, что должно проводиться натощак и в специализированной лаборатории.
Как проходит скрининговая диагностика 1 триместра?Вначале вы проходите http://uzilab.ru/prenatalnaya-diagnostika/pervoe-uzi-pri-beremennosti.html. Обычно он выполняется трансвагинально.
Для выполнения исследования вам будет необходимо раздеться ниже пояса, лечь на кушетку, согнув ноги. Тонкий специальный датчик в презервативе врач очень аккуратно введет вам во влагалище, во время исследования им будут немного двигать. Это не больно, но после исследования на этот или следующий день на прокладке вы можете обнаружить небольшое количество кровянистых выделений.
На видео http://uzilab.ru/prenatalnaya-diagnostika/3d-uzi-pri-beremennosti.htmlна скрининге 1-го триместра.
Как делается первый скрининг трансабдоминальным датчиком? В этом случае вы или раздеваетесь до пояса, или просто приподнимаете одежду так, чтобы открыть для обследования живот. При таком УЗИ скрининге 1 триместра датчик будет двигаться по животу, не причиняя боли или дискомфорта.
Как проводится следующий этап обследования?С результатами ультразвукового исследования вы идете сдавать кровь. Там же у вас уточнят некоторые данные, которые важны для правильной трактовки результатов.
Результаты вы получите не сразу, а через несколько недель. Так проходит первый скрининг беременности.
Расшифровка результатов
Расшифровка первого скрининга начинается с трактовки данных ультразвуковой диагностики. Нормы УЗИ:
Копчико-теменной размер (КТР) плода
При скрининге в 10 недель этот размер находится в таком диапазоне: от 33-41 мм в первый день 10 недели до 41-49 мм – в 6 день 10недели.
Скрининг 11 недель - норма КТР: 42-50 мм в первый день 11 недели, 49-58 – в 6-й ее день.
При беременности 12 недель данный размер составляет: 51-59 мм в 12 недель ровно, 62-73 мм – в последний день этого срока.
2. Толщина воротниковой зоны
Нормы УЗИ 1 триместра в отношении этого важнейшего маркера хромосомных патологий:
- в 10 недель – 1,5-2,2 мм
- скрининг 11 недель представлен нормой 1,6-2,4
- на 12 неделе этот показатель – 1,6-2,5 мм
- в 13 недель – 1,7-2,7 мм.
3. Носовая кость
Расшифровка УЗИ 1 триместра обязательно включает в себя оценку носовой кости. Это маркер, благодаря которому можно предположить развитие синдрома Дауна (для этого и делается скрининг 1 триместра):
- на 10-11 неделе эта кость уже должна обнаруживаться, но размеры ее еще не оцениваются
- скрининг на 12 неделе или проведенный на неделю позже показывает, что эта кость – не менее 3 мм в норме.
4. Частота сокращений сердца
- в 10 недель – 161-179 ударов в минуту
- в 11 недель – 153-177
- в 12 недель – 150-174 удара в минуту
- в 13 недель – 147-171 удар в минуту.
5. Бипариетальный размер
Первое скрининговое исследование при беременности оценивает этот параметр в зависимости от срока:
- в 10 недель – 14 мм
- в 11 – 17 мм
- скрининг 12 недель должен показать результат не менее 20 мм
- в 13 недель BPD равен в среднем 26 мм.
По результатам УЗИ 1 триместра оценивается, нет ли маркеров аномалий развития плода. Также анализируется, какому сроку соответствует развитие малыша. В конце делается заключение, необходимо ли проведение следующего скринингового УЗИ во втором триместре.
Вы можете попросить, чтобы вам записали видео УЗИ 1 триместра. Также вы имеете полное право получить фото, то есть распечатку того изображения, которое или самое удачное (если все в норме), или наиболее ярко демонстрирует найденную патологию.
Какие нормы гормонов определяет 1 скрининг
Скрининг первого триместра не только оценивает результаты ультразвуковой диагностики. Второй, не менее важный этап, по которому судят, есть ли у плода серьезные пороки, - это гормональная (или биохимическая) оценка (или анализ крови в 1 триместре). Оба этих этапа составляют генетический скрининг.
1. Хорионический гонадотропин
Это – тот гормон, который и окрашивает вторую полоску на домашнем тесте на беременность. Если скрининг первого триместра выявил снижение его уровня, это говорит о патологии плаценты или повышенном риске синдрома Эдвардса.
Повышенный ХГЧ при первом скрининге может указывать на увеличение риска развития у плода синдромокомплекса Дауна. Хотя при двойне этот гормон тоже значительно повышен.
Первый скрининг при беременности: норма содержания в крови этого гормона (нг/мл):
- 10 неделя: 25,80-181,60
- расшифровка перинатального исследования 1 триместра на 12 неделе относительно ХГЧ показывает цифру 13,4-128,5 в норме
- на 13 неделе: 14,2-114,8.
2. Протеин A, ассоциированный с беременностью (PAPP-A)
Этот белок в норме вырабатывается плацентой. Его концентрация в крови растет с увеличением срока беременности.
Как разобраться в данных
Программа, в которую вводятся данные УЗИ-диагностики первого триместра, а также уровень двух вышеуказанных гормонов, рассчитывает показатели анализа. Они называются «рисками». При этом расшифровка результатов скрининга 1 триместра пишется в бланке не в уровне гормонов, а в таком показателе как «МоМ». Это – коэффициент, который показывает отклонение значения у данной беременной от некоей расчетной медианы.
Для расчета МоМ делят показатель того или иного гормона на значение медианы, высчитанное для данной местности для данного срока беременности. Нормы МоМ при первом скрининге – от 0.5 до 2.5 (при двойнях, тройнях – до 3.5). Идеально значение МоМ, близкое к «1».
На показатель МоМ влияет при скрининге 1 триместра возрастной риск: то есть сравнение идет не просто с вычисленной медианой в этом сроке беременности, а с рассчитанным значением для данного возраста беременной.
Промежуточные результаты скрининга первого триместра в норме указывают количество гормонов в единицах МоМ. Так, бланк содержит запись «ХГЧ 2 МоМ» или «PAPP-A 1 МоМ» и так далее. Если МоМ – 0,5-2,5 – это нормально.
Патологией считается уровень ХГ ниже 0,5 медианных уровней: это говорит повышении риска синдрома Эдвардса. Повышение ХГЧ выше 2,5 медианных значений – свидетельствует об увеличении риска синдрома Дауна. Снижение PAPP-A ниже 0,5 МоМ говорит о том, что есть риск в отношении обоих вышеперечисленных синдромов, а вот его повышение – ни о чем не говорит.
Существуют ли риски при исследовании
В норме результаты диагностики 1 триместра заканчиваются оценкой степени риска, которая выражается в дроби (например,1:360 в отношении синдрома Дауна) в отношении каждого синдрома. Именно эта дробь читается так: при 360 беременностях с такими же результатами скрининга только 1 малыш рождается с патологией Дауна.
Расшифровка норм скрининга 1 триместра.Если ребенок здоров, риск должен быть низким, а результат скрининг-теста описываться как «отрицательный». Все цифры после дроби должны быть большими (больше 1:380).
Плохой первый скрининг характеризуется записью «высокий риск» в заключении, уровнем 1:250-1:380, а результаты гормонов – менее 0,5 или более 2,5 медианных значений.
Если скрининг 1 триместра – плохой, вас просят посетить врача-генетика, который решает, как поступить:
- назначить вам повторное исследование во втором, затем -
- предложить (или даже настоять) на проведении инвазивной диагностики (биопсия ворсин хориона, кордоцентез, амниоцентез), на основании которой и будет решаться вопрос, стоит ли данную беременность пролонгировать.
Что влияет на результаты
Как и в любом исследовании, бывают ложноположительные результаты первого перинатального исследования. Так, при:
- ЭКО: результаты ХГЧ будут выше, PAPP – ниже на 10-15%, показатели первого скрининг-УЗИ дадут увеличение ЛЗР
- ожирение будущей матери: в этом случае повышаются уровни всех гормонов, в то время как при низкой массе тела – наоборот, снижаются
- скрининг 1 триместра при двойне: пока неизвестны нормы результатов для такой беременности. Поэтому оценка рисков затруднена; возможна только УЗИ-диагностика
- сахарный диабет: 1-й скрининг покажет снижение уровня гормонов, что не является достоверным для трактовки результата. В этом случае скрининг беременности могут отменить
- амниоцентез: не известна норма перинатального диагностики, если манипуляция была проведена в течение ближайшей недели до сдачи крови. Надо выждать больший срок после амниоцентеза, прежде чем проходить первый перинатальный скрининг беременных.
- психологическое состояние беременной. Многие пишут: «Боюсь первого скрининга». Это также может повлиять на результат, причем непредсказуемо.
Некоторые особенности при патологии
Первый скрининг беременности при патологии плода имеет некоторые особенности, которые видят врачи ультразвуковой диагностики. Рассмотрим перинатальный скрининг трисомий как наиболее часто встречаемых патологий, выявляемых с помощью данного обследования.
1. Синдром Дауна
- у большинства плодов не видно носовой кости в сроке 10-14 недель
- с 15 по 20 неделю эта кость уже визуализируется, но она короче, чем в норме
- сглажены контуры лица
- при допплерометрии (в этом случае ее возможно провести даже в этом сроке) отмечается реверсный или другой патологический кровоток в венозном протоке.
2. Синдром Эдвардса
- тенденция к урежению частоты биений сердца
- есть пуповинная грыжа (омфалоцеле)
- вместо 2 артерий пуповины – одна
3. Синдром Патау
- почти у всех – учащенное сердцебиение
- нарушено развитие головного мозга
- замедлено развитие плода (несоответствие длинников костей сроку)
- нарушение развития некоторых участков головного мозга
- пуповинная грыжа.
Где проходить исследование
Где делают скрининг 1 триместра?Многие перинатальные центры, медико-генетические консультации и частные клиники занимаются проведением данного исследования. Чтобы выбрать, где сделать скрининг, посмотрите, есть ли лаборатория в самой клинике или рядом с ней. Рекомендуется сдавать именно в таких клиниках и центрах.
УЗИ-скрининг 1 триместра: цена в среднем – 2000 рублей. Стоимость первого перинатального исследования (с определением гормонов) – около 4000-4100 рублей.
Сколько стоит скрининг 1 триместра по видам анализов: УЗИ – 2000 рублей, определение ХГЧ – 780 рублей, анализ на PAPP-A - 950 рублей.
Наступила 12-я неделя. Подходит к концу первый триместр. Можно рассказать родным и близким о беременности, с этого момента риск самопроизвольного прерывания беременности значительно снижен. В женской консультации врачи назначают скрининг. Это исследование направлено на выявление патологий плода и возможных генетических аномалий в развитии.
В плановый скрининг входит: УЗИ (ультразвуковое исследование) и биохимический анализ крови.
До этого момента матка была плоская и небольшого размера, на сроке 12 недель она принимает форму груши, диаметр матки, ориентировочно, 12 см. Тошнота прекращается, это связано с тем, что рассасывается . За рост и развитие ребенка теперь отвечает плацента. Риск выкидыша снижается.
Организм работает с большей силой, поэтому артериальное давление может быть немного повышенным, сердцебиение учащенным. Околоплодных вод становится больше, живот начинает быстро расти, матка поднимается в брюшную полость. Частые мочеиспускания уже не беспокоят.
С ростом живота начинается прибавка в весе. За прошедшие недели в норме набрать до 3,5 кг. Сильный набор в весе нежелателен. В среднем каждую неделю можно прибавлять по 350 гр.
Могут появиться пигментные пятна на лице, темная линия от лобка вверх до пупка, ореол вокруг сосков станет более темным. Все это нормально и пройдет после родов. Также возможно появление прыщей, вследствие изменения гормонального фона.
На этом сроке многих беременных мучает частая изжога. Может помочь диета «без жирного и жаренного» и разделение приема пищи на небольшие порции.
Присутствует раздражительность, излишняя эмоциональность.
Что происходит внутри? Что чувствует ребенок?

Все органы ребенка сформированы. С этого момента они будут только развиваться и совершенствоваться.
В организме малыша происходят следующие изменения:
- верхний слой кожи отшелушивается;
- щитовидная железа вырабатывает йод;
- на пальцах появляются ногти;
- начинают работать почки;
- гипофиз вырабатывает гормоны, печень – желчь;
- нервная система работает.
Ребенок может сосать палец, активно двигаться, реагировать на прикосновения к животу, шум, но будущая мама этого пока не чувствует. Малыш может чувствовать боль, черты лица приобретают форму. Плод размером с лимон (вес 14 гр. рост 12,5 см) становится похож на маленького человека.
Скрининг-УЗИ на сроке 12 недель
Проводить первый скрининг можно с 11 по 13 неделю беременности. 12 неделя считается оптимальным сроком для УЗИ-диагностики. Если сделать скрининг раньше или позже этого периода, то результаты могут быть недостоверными.
Скрининг состоит из процедуры УЗИ, и биохимического анализа крови. Сначала проводится УЗИ, затем берется кровь из вены, так как при выявлении патологий при УЗИ, результаты анализов крови дадут полную картину.
В ряде случаев забор крови может не понадобиться. Например, при замершей беременности или, если у плода обнаружены отклонения несовместимые с жизнью.
С недавних пор это обследование стало обязательным и включено в схему ведения беременности, но есть группы риска, которым необходимо проходить обследование чаще.
Дополнительные исследования необходимы, если:
- предыдущие беременности заканчивались выкидышем (2 и более раз);
- в семье уже есть дети с синдромом Дауна или Патау (и др);
- имеются родственники с генетическими заболеваниями;
- на ранних сроках женщина принимала лекарства, запрещенные во время беременности;
- женщина старше 35 лет.
Процедура УЗИ может проводиться двумя способами:
- транвагинальным;
- трансабдумиальным.
В первом случае тонкий датчик вводится во влагалище. Боли такой вид УЗИ не приносит, но может быть немного неприятным. Не требует какой-либо подготовки.
Во втором случае, датчиком будут водить по низу живота. Необходимо, чтобы мочевой пузырь был полным. Перед процедурой необходимо будет выпить около литра воды. Вода должна быть негазированная. В туалет ходить нельзя за 3–4 часа до обследования.
Чем отличается Скрининг-УЗИ от обычного?

Сама по себе процедура ничем не отличается. Проводится также, с помощью датчика. Скрининг-УЗИ проводится для раннего обнаружения патологий плода на конкретном сроке беременности. Если обнаружены отклонения – необходимо выяснить, возможно ли лечение.
В остальных случаях УЗИ может назначаться для подтверждения или опровержения диагноза. Также проведение дополнительного исследования возможно по желанию родителей, если во время планового скрининга не удалось определить пол ребенка.
Что показывает УЗИ на 12 неделе беременности

Есть несколько показателей, которые исследует врач. Самый важный - ТВП. Толщина воротничкового пространства, это толщина мягких тканей вокруг шеи. В норме считается показатель не более 3 мм. Если показатель повышен, это может свидетельствовать о возможных патологиях.
Еще один важный показатель – КТР (копчико-теменной размер).
Для определения отклонений требуется эти две величины. Измерение ТВП имеет смысл при размерах КТР 45–85 мм, поэтому важно проводить скрининг не раньше 11 и не позже 13 недели.
Повышенные показатели ТВП еще не повод для паники. После проведения УЗИ сдается кровь на биохимию, по результатам которой делается вывод о здоровье плода.
Основные показатели исследования плода:
- ТВП (толщина воротничкового пространства);
- КТР (копчико – теменной размер);
- Носовая кость;
- ЧСС (частота сердечных сокращений);
- бипариетальный размер головы;
- ЛЗР (лобочно-затылочный размер);
- ДБ (длина бедер);
- ОГ (объем грудной клетки);
- ОЖ (объем живота).
То, что может насторожить:
- размер носовой кости меньше нормы;
- черты лица сглажены;
- носовая кость не определяется;
- вместо двух пуповинных артерий, одна;
- видна пуповинная грыжа;
- частота сердечных сокращений снижена;
- частое сердцебиение.
Ребенок полностью попадает в кадр, лицо и тело приобрело привычные формы. Он еще слишком мал, поэтому часто меняет свое положение в матке. Половые признаки сформированы, но определить пол сложно. Это можно будет сделать на более поздних сроках.

Помимо ребенка на УЗИ смотрят все, что его окружает, а также состояние мамы. Врач оценивает:
- тонус матки;
- длину шейки матки;
- состояние плаценты ее локализацию, толщину, размер и состав;
- состояние внутреннего зева;
- степень прозрачности околоплодных вод, их количество.
Анализ крови
После УЗИ следует сдача анализа крови на биохимию. Забор крови производится из вены. Здесь исследуют свободный бета-ХГЧ и протеин-А, гормоны связанные с беременностью.
Для каждой недели соответствует свой уровень ХГЧ. Тестовые полоски для определения беременности действуют по тому же принципу – измеряют уровень этого гормона. Повышенный уровень ХГЧ на 12 неделе может быть следствием токсикоза, многоплодной беременности, или синдрома Дауна у плода. Пониженный уровень гормона может указать на задержку развития, замирание беременности, риск самопроизвольного аборта.
Высокие показатели протеина-А не дают никакой информации для диагностики, пониженный его уровень может говорить об , или наблюдаться при наличии синдрома Эдвардса, Корнелии де Ланге, Дауна.
При анализе результатов медики используют такой коэффициент, как МоМ. Нормальный уровень 0,5–2,5, при одноплодной беременности, для многоплодной беременности показатель выше – 3,5.
Влияние на результаты оказывают:
- многоплодная беременность;
- прием прогестерона;
- вес женщины;
- сахарный диабет;
- психологическое состояние;
- угроза прерывания беременности
- 11 недель – 17,4–130,4 нг/мл (медиана 47,73 нг/мл)
- 12 недель – 13,4–128,5 нг/мл (медиана 39,17 нг/мл)
- 13 недель – 14,2–114,7 нг/мл (медиана 32,14 нг/мл)
- 11 недель – 0,46–3,73 мЕд/мл
- 12 недель – 0,79–4,76 мЕд/мл
- 13 недель – 1,03–6,01 мЕд/мл
Расшифровка УЗИ в 12 недель беременности

В заключении УЗИ упоминаются:
- Матка - это такой «мешок» из мышц, сокращения или напряжение которых называют тонусом матки. Если тонус повышен, врач назначит соответствующую терапию. Упускать этот момент нельзя, повышенный тонус может привести к .
- Шейка матки помимо удержания плода, выполняет функции защиты от инфекций. Она должна быть упругой и плотной. Только к 37 неделе, когда организм начнет готовиться к родам, будет становиться мягче и короче.
- Зев находится на границе матки и цервикального канала, который располагается внутри шейки. Зев должен быть закрыт. Особое внимание врач должен уделить внутреннему зеву, если предыдущие беременности заканчивались выкидышем. Диаметр зева более 1 см может свидетельствовать об истмико-цервикальной недостаточности.
- Аминиотическая жидкость защищает плод от инфекции и внешних воздействий. Для контроля используют индекс околоплодных вод, он измеряется в мм. Он говорит о количестве вод. Для каждой недели беременности есть свой индекс и его возможные колебания. Жидкость должна быть прозрачной. Маловодие и многоводие говорят о возможных отклонениях.
- Плацента на 12 неделе до конца еще не сформирована, однако, теперь плод получает все полезные вещества именно через нее. В заключении врач укажет место ее прикрепления к стенке матки. Также на этом сроке определяют степень зрелости плаценты. Их всего три. На маленьком сроке в норме нулевая степень. Толщину измеряют в самом толстом ее месте.
Скрининг на 12 неделе, а также второй и третий скрининги – это важнейшие исследования вынашивающей ребенка женщины. Скрининг включает в себя ряд методов обследования, а именно биохимию крови и УЗИ будущего ребенка.
Анализы крови делают натощак, так как в противном случае результат будет неточным из-за измененного ее состава. Анализы определяют:
- показатель ХГЧ;
- показатель фетального глобулина-А;
- показатель эстриола.
При помощи УЗИ можно визуально определить, нет ли аномалий в развитии плода. Ультразвуковое исследование даст возможность уточнить информацию о зоне воротника плода и кости носа. Проводя скрининг, следует соблюдать все нормы и правила, чтобы избежать погрешности. Во-первых, должен быть верно определен срок беременности, ведь в разное время биохимический анализ будет различным. Воротничковая зона будет тоже разного размера. К примеру, на 11 неделе эта зона имеет толщину примерно 2 мм, а на 14-ой норма по размерам составляет примерно 2,6 мм.
 Естественно, если срок беременности будет определен неверно, то и скрининг даст ложный результат. Помимо этого условия есть еще одно: биохимию и УЗИ надо делать в один день. В противном случае показатель УЗИ плода будет отличаться от результата биохимии. Перед проведением скрининга женщина должна обязательно заполнить анкету, в которой помимо прочих полей будет важный вопрос о наличии или отсутствии генетических аномалий у ее родственников. В анкете необходимо указать:
Естественно, если срок беременности будет определен неверно, то и скрининг даст ложный результат. Помимо этого условия есть еще одно: биохимию и УЗИ надо делать в один день. В противном случае показатель УЗИ плода будет отличаться от результата биохимии. Перед проведением скрининга женщина должна обязательно заполнить анкету, в которой помимо прочих полей будет важный вопрос о наличии или отсутствии генетических аномалий у ее родственников. В анкете необходимо указать:
- есть ли у беременной еще дети, каково состояние их здоровья;
- имеет ли беременная вредные привычки;
- не больна ли она диабетом;
- каковы показатели роста, веса, возраст;
- принимала ли беременная гормональные средства.
Все эти данные оказывают влияние на результат исследования.
Скрининг на 12 неделе беременности
Скрининг двенадцатой недели женщина должна сделать в период между 11-ой и 13-ой неделей вынашивания ребенка. Правильное определение срока играет важную роль. В скрининг 12 недель обязательно делается ультразвуковое исследование и передается в лабораторию, где делалась биохимия крови, для более точного произведения расчетов. В двенадцать недель делается двойное тестирование на ХГЧ и РАРР-А белок. Если ХГЧ ниже уровня, то это может говорить:

- о внематочном зачатии;
- о проблемах с развитием;
- о полной остановке развития;
- о плацентарной недостаточности.
Когда показатели ХГЧ снижены в 2 раза, это может свидетельствовать об угрозе самопроизвольного выкидыша. Если показатель ХГЧ выше нормы, то это может говорить о том, что женщина вынашивает двух или более малышей. Чересчур высокий уровень ХГЧ может быть в случаях, если:
- у беременной диабет;
- белок в моче;
- токсикоз;
- есть проблемы с развитием плода;
- присутствует порок развития;
- принимались гормоны с содержанием гестагена.
Когда анализы указывают на сниженный уровень белка РАРР-А, это может сигнализировать о рисках развития у будущего малыша неизлечимых патологий: аномалий на хромосомном уровне, синдрома Эдвардса, синдрома Дауна, синдрома Корнелии де Ланге. Кроме того, высокий уровень белка в крови может означать, что беременность замерла или есть риск потери плода.

Расшифровка УЗИ позволит точно определить количество плодов в матке и то, однояйцевыми или разнояйцевыми будут дети.
Ультразвуковое исследование позволяет исключить внематочную беременность. Срок определяется из подсчетов последних месячных, которые врач сравнивает с данными замеров УЗИ (размер позвоночника плода от темени до копчика). Врач проводит осмотр зоны воротничка у плода. Норма размера не должна быть превышена, так как это может говорить о проблемах с развитием будущего малыша. Помимо этого доктор проводит осмотр скелета, мозгового зачатка, строения тела, производит оценку развития органов. Врачом обращается особое внимание на кость носа: если толщина будет ниже нормы, то это может свидетельствовать о проблемах в развитии плода. Обязательно осматривается матка, плацента, оценивается состояние яичников. Скрининг двенадцатой недели может показать наличие проблемы в развитии плода на 85-90%. Если после исследования есть подозрения на неправильное развитие плода, то врач назначает дополнительные лабораторные обследования:
- амниоцентез;
- биопсия хориона;
- биопсия плаценты.
Проведение второго скрининга
 Второе обследование обычно делают на 20-24 неделе вынашивания малыша. На этом сроке беременности проводится ультразвуковое исследование и биохимия крови. Только на этом сроке кровь исследуется не на два, а на три гормона (ХГЧ, норма эстриола, АПФ). Высокий уровень ХГЧ говорит о том, что сроки были поставлены ошибочно, либо о наличии нескольких плодов в матке. Если ХГЧ выше нормы, это может говорить о развитии патологий у будущего малыша. Повышенный АПФ означает, что у плода развился цирроз печени. Также высокий показатель АПФ может говорить о следующих фактах:
Второе обследование обычно делают на 20-24 неделе вынашивания малыша. На этом сроке беременности проводится ультразвуковое исследование и биохимия крови. Только на этом сроке кровь исследуется не на два, а на три гормона (ХГЧ, норма эстриола, АПФ). Высокий уровень ХГЧ говорит о том, что сроки были поставлены ошибочно, либо о наличии нескольких плодов в матке. Если ХГЧ выше нормы, это может говорить о развитии патологий у будущего малыша. Повышенный АПФ означает, что у плода развился цирроз печени. Также высокий показатель АПФ может говорить о следующих фактах:
- развитие двух или более плодов;
- проблемы с нервной трубкой;
- неправильно развиваются почки;
- развилась пупочная грыжа;
- несращение стенки брюшной полости;
- прочие патологические процессы в развитии.
Когда АПФ ниже нормы, это говорит о задержке развития малыша, о смерти плода, о рисках синдромов Дауна и Эдвардса. Низкий уровень АПФ может означать ошибку при установке срока беременности. Для безопасного вынашивания ребенка большую роль играет нормальный уровень гормона эстриола. Низкий уровень этого гормона говорит об угрозе выкидыша или патологических нарушений у плода. Уровень может снизиться из-за того, что у беременной присутствуют болезни печени или почек, а также в том случае, если женщина принимает гормоны.
Второй скрининг по-другому называется тройным тестом. Проходить тройной тест лучше в один день – это гарантирует получение более точного результата.
Проведение третьего скрининга
Третий скрининг следует сделать в период между 30 и 34 неделей. Проводя ультразвуковое исследование третий раз, доктор обращает внимание на то, как лежит ребенок, нет ли проблем с развитием внутренних органов, обвития пуповиной. На таком сроке беременности УЗИ позволяет хорошо и подробно рассмотреть внутренние органы на предмет наличия патологий. На таком сроке уже виден пол ребенка. На этом обследовании биохимия крови такая же, как и во время второго скрининга. Если доктор обнаружит какие-то отклонения в показателях, он назначит дополнительные обследования: допплерометрию и кардиотокографию.
Порой будущие мамы не соглашаются на проведение скрининга, потому как опасаются самой процедуры УЗИ. Все опасения напрасны, так как аппарат УЗИ не наносит никакого вреда ни маме, ни ребенку. В ряде случаев слишком впечатлительные женщины не идут на скрининг, потому что боятся, что в случае обнаружения даже незначительной патологии их переживания навредят малышу. Важно помнить: отказываясь от УЗИ, будущие родители лишаются и возможности рассмотреть отклонения в развитии плода. Дать отказ или согласие – это, конечно, прерогатива самой женщины, но врачи во избежание проблем со здоровьем ребенка строго рекомендуют своевременно сдавать все анализы и проходить обследования. УЗИ способно оперативно обследовать плод, плаценту, околоплодные воды, при этом полученные данные позволяют точно определить состояние плода на определенном этапе вынашивания.
Как узнать, правильно ли развивается плод, нет ли каких-то отклонений, как формируются внутренние органы крохи? Ответы может дать (когда срок, к которому подошла ваша беременность, - 12 недель) УЗИ.Скрининг позволяет оценить дает четкую картину о генетических и хромосомных особенностях будущего малыша. Это делает возможным определение наличия либо отсутствия аномалий.
Проведение УЗИ на 12-недельном сроке
В основном процедуру проводят двумя способами: трансвагинально (через влагалище с помощью специального датчика) и трансабдоминально (через кожу живота). Последний более распространен, а первый назначают не всем женщинам в положении, а только некоторым из них, в случаях:
Если плацента (или хорион) низко прикреплены;
Если присутствует истмико-цервикальная недостаточность, и необходимо оценить её степень;
Если есть признаки воспалений кист и придатков (чтобы точно установить диагноз), или узлы миомы матки очень специфично расположены, а способ №2 показал мало информации;
При оценке воротниковой зоны ребенка или измерений нужных размеров, которые трудно произвести из-за того, что плод расположен не так, как надо, либо подкожная клетчатка живота очень толстая.
Проводится исследование таким образом: женщина лежит, сгибая ноги в коленях; врач вводит во влагалище на который для защиты надевает одноразовый презерватив. Обычно все проводится с большой аккуратностью, поэтому беременная не чувствует боли.
Трансабдоминальное исследование делают в том же положении. Весь воздух между датчиком и кожей не вытеснится, поэтому возможны неправильные результаты. Чтобы как можно больше снизить вероятность ошибки, используют специальный гель, который наносят на живот. Постепенно перемещают датчик по животу, чтобы можно было увидеть органы крохи, а также матку и плаценту матери. УЗИ совершенно безопасно для плода и не наносит ему никаких повреждений.
Как подготовиться к УЗИ
Подготовка зависит от метода. Если применяется трансвагинальный, то рекомендуется не употреблять за 1 день до исследования те продукты, который способны вызвать брожение: белый хлеб, бобовые, капусту, горох. Кишечник должен быть опорожнен, иначе находящиеся там газы помешают осмотру матки и плода. Если появится ощущение, что живот надулся, можно выпить препарат «Эспумизан», который безвреден для плода.
Перед трансабдоминальным исследованием пьют пол-литра воды за 30 минут до начала. Это нужно, чтобы был полный мочевой пузырь, что позволит осмотреть плод и оценить его состояние.

Развитие ребенка на 12-недельном сроке
Многие основные органы крохи уже развились, а какие-то мелкие структуры продолжают свое формирование. В среднем рост ребенка составляет 80 мм, а вес - примерно 20 граммов. Также врачи отмечают, что у плода ест такие особенности:
Сердечные сокращения более учащенные, чем в третьем триместре, и могут составлять примерно 170 ударов в минуту;
Личико ребенка уже не похоже на головастика, а приобретает человеческие черты;
Можно увидеть веки, мочки, немножко пушковых волос (на месте образования бровей и ресниц);
Большинство мышц практически уже развились, поэтому плод всё время двигается, причем движения в основном носят непроизвольный и довольно хаотичный характер;
Крошка гримасничает и сжимает свои ручки в кулачки, на пальчиках можно увидеть ноготки;
У ребенка уже развиты почки и почти сформирован кишечник, в крови наблюдаются красные и белые кровяные тельца;
Полностью сформированы оба полушария головного мозга, однако «командует» пока спинной;
Можно увидеть, кто это: мальчик или девочка, но так как плод лежит не всегда так, как хочется маме и врачам, то можно ошибиться, поэтому точнее говорят о поле на 16-й неделе.

Как прочесть результаты?
Бумаги с результатами исследования вы получите на руки после того, как сделан скрининг (12 недель). Расшифровка анализа будет приведена далее.
Начиная с третьего месяца уже хорошо видно, один ребенок или нет. Поэтому если в графе «количество плодов» написано два и более, то это указывает на то, что у вас будет двойня (тройня и т. д.) Также уже можно узнать, однояйцовые ли плоды (близнецы) или это двойняшки (гетерозиготные).
Предлежание
Так называется часть плода, ближе всего расположенная к родовым путям. В 12 недель это может быть, что угодно: ножки, голова, или ребенок вовсе расположится по диагонали. Окончательно предлежание оценивается на 32-й неделе беременности. Если головка не расположена к выходу из матки, то предпринимают всевозможные меры для исправления этой ситуации.
Измерение размеров плода (или фетометрия)
Расшифровка УЗИ и нужна, чтобы оценить параметры, однако это должен делать врач, который сориентируется не только на цифры, но и на общую ситуацию беременной. Все нормы обознаются определенными буквами и числами. Вот основные из них:
- БПР (BPD, БРГП) - этой аббревиатурой обозначают так называемый бипариетальный размер, т. е. расстояние головы от одной На сроке в 12 недель УЗИ должно показать 21 мм БПР.
- Рост малыша - примерно 8,2 см, вес не должен быть меньше 17-19 г.
- FML, ДлБ - это длина бедра. Норма - от 7 до 9 мм.
- Воротниковое пространство не должно превышать 2,7 мм. По его размеру определяют, есть ли какие-то тяжелые болезни. В среднем оно примерно составляет 1,6 мм.
- Термином КТР (CRL) обозначают копчико-теменной размер, т. е. максимальную длину от головы до копчика, норма - 43-73 мм.
Также существуют и другие аббревиатуры:
- HUM (ДП) - длина плеча.
- AC (ОЖ) - окружность живота.
- ABD (ДЖ) - диаметр живота.
- РС - размер сердца.
- ОГ - окружность головы.

По всем этим параметрам 1 скрининг при беременности позволяет врачу-сонологу определять, как растут и развиваются структуры малыша. Если произведенные замеры меньше нормы, то по общей совокупности оценивают, как они уменьшились: пропорционально и одновременно либо нет. Если не совпадают лишь ненамного, то оснований для паники нет. Возможно, неправильно определили срок, и на самом деле сейчас только 11-я неделя. А возможно, у малыша такой рост из-за низкорослых родителей.
Также выясняют, есть ли какие-то пороки в развитии внутренних органов, наличествует ли обвитие пуповиной, какова частота биения сердца (норма - от 150 до 174 ударов в минуту), есть ли отклонения в характеристиках околоплодных вод.
Читая заключение УЗИ, беременная может столкнуться с такими понятиями, как «полигидрамнион» и «олигогидрамнион». Что это такое и стоит ли чего-то бояться? Ничего страшного в этих словах нет. Это всего лишь определение количества тех вод, в которых плод плавает: если их больше, чем надо, фиксируется полигидрамнион, если меньше - олигогидрамнион. Зачастую это свидетельствует о каких-то нарушениях: нарушения работы почек, центральной нервной системы. Смотрят также, мутные ли воды. Если да, то это ясный указатель на инфекцию.
Основное правило при обнаружении отклонений от нормы - не паниковать, а идти к специалисту.
Могут ли быть со стороны плаценты отклонения?
УЗИ показывает, где прикреплено «детское место», насколько оно зрело, есть ли патологии и другое. Оптимальным вариантом является прикрепление к задней стенке матки. Но плацента может «прицепиться» и к передней, и даже к дну. При этом она не должна перекрывать Такое состояние называется хорионой, или центральным предлежанием плаценты. В таком случае следят, изменится ли ситуация, и если нет, то проводят кесарево сечение для родоразрешения. Если зев не полностью перекрыт, это называется неполным предлежанием; роды при этом проводятся в обычном порядке.
Если же плацента «засела» недалеко от выхода (меньше чем 70 мм), то это низкое предлежание. Так как оно может стать угрозой кровотечения, то беременной рекомендуют менее активный режим. После чего наблюдают, поднимется ли плацента вверх. Если к 32-36 неделям этого произойдет, то угрозы не будет, и женщина родит обычным путем.
Зрелость плаценты на таком сроке равна 0. «Дольчатая» плацента - это вторая степень зрелости, и в такой ситуации необходимо проконсультироваться с врачом. Отложения солей кальция называются кальцинатами. Нормой считается, если они присутствуют в плаценте первой степени зрелости.
Если происходит отмирание какого-то участка «детского места», это называется инфарктом плаценты. В таком случае срочно нужно проконсультироваться с врачом, чтобы выяснить причину и назначить лечение, ведь если это будет происходить и дальше, то ребенку будет не хватать кислорода и необходимых для его развития веществ.

Шейка матки: состояние, структура
На 12-й неделе измеряют размер шейки матки, который не должен быть короче 30 мм. Чем она длиннее, тем лучше. Если она очень уже короткая, менее 20 мм, то беременную госпитализируют, и возможно, будут применять для лечения хирургию. Зевы матки должны быть закрыты, как наружный, так и внутренний.
Миометрия (или состояние мышцы) показывает, есть ли риск выкидыша. Если в диагнозе указано, что на этом сроке есть гипертонус матки, то женщину лечат. Особенно настораживают такие факты, как «окаменение» живота, «тяни-толкай» в области поясницы.
Как по УЗИ определяют срок
Используя специальные таблицы, по КТР рассчитывают срок беременности. Может быть, что подобная функция встроена в программу УЗИ-аппарата. Сравнивают сроки - высчитанный от последних месячных и выданный УЗИ. Если разница небольшая (одна либо две недели), то считают точным срок, определенный акушером. В случае большего несовпадения (больше 2-х недель) за данность принимают срок, определенный УЗИ.
Пренатальный скрининг: что это и как делают
Следует быть особенно внимательной, когда беременность - 12 недель. УЗИ, скрининг - все эти исследования призваны оценить развитие плода. При этом сначала делается УЗИ, а потом уже назначают и скрининг (в зависимость от показателей). Проводят его, если:
Беременной 35 лет и старше.
Перед этим рождались мертвые дети.
При обследовании прежних плодов выявлялась внутриутробная инфекция.
Рождался ребенок, у которого обнаружили хромосомную аномалию.
Установлено, что таковые аномалии есть у родственников обоих родителей.
Только в специальных центрах производят скрининг (12 недель). Как делают? Собирают все анализы: УЗИ, кровь, внешние данные. Оценку исследованию делает генетик, а внимание в основном обращено на воротник и эти показатели: свободный β-ХГЧ и РАРР-А. В основном эти маркеры исследуются в четко установленной комбинации. Если хоть один из них изменился, это вовсе не значит, что у плода какие-то патологии.
Итак, когда проводят скрининг на 12 неделе беременности, используются характеристики этих маркеров. Это сыворочные белки. Если у них есть отклонения, то у ребенка будут генетические нарушения. Свободный β-ХГЧ - это субъединица хорионического (хорион - это зародыш) гонадотропина человека, а РАРР-А - это ассоциированный с беременностью белок А. Для изучения этих показателей применяют
ХЧГ стимулирует синтез стероидных гормонов (в плаценте и жёлтом теле). Медики уже выяснили, что именно ХГЧ защищает плод от отторжения. Исследуя его уровень, можно делать прогнозы на дальнейшее течение беременности. По данным медицинской статистики, ХЧГ постепенно растет до 10-й недели, а затем остается примерно на одном уровне (от 5000 до 50000 МЕ/л) до 33 недели, после чего может немного подняться.
Делается с 10-й по 13-ю недели срока. Чтобы высчитать все риски, берут множество данных: дату УЗИ, КТР и ТПВ (толщину воротникового пространства).

Эти анализы являются очень важными именно для определения существующих патологий в хромосомах. Однако если показания немного повышены, не надо волноваться и делать поспешных выводов. Просто нужно обратиться к генетику, который подскажет, что же делать дальше. Также есть вероятность, что неправильно прочитано УЗИ. Скрининг 12-недельной беременности может быть и повторным - для уточнения, или врач назначит инвазивный диагноз, который более точно определит генетический набор ребенка. В зависимости от того, каков срок, делают либо биопсию ворсин хориона, либо амниоцентез.
Если даже 1 скрининг показал очень низкий риск наличия патологий хромосом у плода, то не надо отказываться от обследования, проводящегося на 4-5 месяце беременности. Кроме ХЧГ и АФП, определяют уровень свободного эстриола (тройной тест).
Для того чтобы определить показатели β-ХГЧ и РАРР-А, сдают кровь на скрининг. 12 недель - уже достаточный срок для того, чтобы можно было биохимическим анализом выявить наличие (либо отсутствие) отклонений в хромосомах.
Заключение по анализам
В зависимости от результатов исследования крови выявляют, почему же показатели отличаются от нормы. Так, скрининг 12-недельной беременности может выявить следующее:
Синдром Дауна.
Не один плод, а 2 (3 и т. д.). Больше плодов - больше уровень гормона.
Токсикоз.
Белок РАРР-А ответственен за иммунитет беременной, а также он помогает плаценте работать. Так как границы порогов четко установлены, то его отклонения крайне нежелательны. Все дело в том, что подобные «прыжки» показателей говорят не только о возможном выкидыше, но и о таких страшных аномалиях, как синдром Дауна, синдром де Ланге и т. д. Нормальными считаются такие цифры: с 11-й по 12-ю неделю - 0,7- 4,76; с 12-й по 13-ю неделю - 1,03- 6,01.